CASO CLÍNICO
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2020 - Universidad Ricardo PalmaDOI 10.25176/RFMH.v20i4.2927
APENDICITIS AGUDA EN MALROTACIÓN INTESTINAL. REPORTE DE CASO.
ACUTE APPENDICITIS IN INTESTINAL MALROTATION. CASE REPORT.
Febres-Ramos R1, a, Nelson F. Diaz-Reyes1, 2, b
1Unidad de Docencia e Investigación - Clínica Adventista Good Hope.
2Universidad Peruana Unión.
aMédico Cirujano
bJefe de Unidad, Docente
La malrotación intestinal es una anormalidad congénita de la rotación embriológica del intestino, que desarrolla: bandas de Ladd o una base mesentérica estrecha, que predisponen a obstrucción gastrointestinal. Se estima que más del 90% de pacientes se presentará en los primeros 12 meses de vida. En los recién nacidos, la malrotación se presenta con obstrucción aguda o vólvulo, sin embargo, en algunos pacientes pueden pasar desapercibidos.
El tratamiento de elección para la malrotación intestinal es la intervención quirúrgica electiva, con el procedimiento de Ladd, por laparoscopía o cirugía abierta, en la que se cauterizan fibras duodenales. En cuanto al manejo de pacientes asintomáticos se recomienda la corrección quirúrgica profiláctica en el caso de niños, y observación en adultos ya que la presentación aguda en éstos es muy rara. En el caso de presentación aguda en adultos se requiere laparotomía de emergencia para determinar la causa y evitar la necrosis del intestino. Se presenta un caso de abdomen agudo quirúrgico por apendicitis aguda en una paciente mujer de 27 años con malrotación intestinal, con presentación clínica inicial de dolor abdominal difuso, dolor lumbar, puño percusión lumbar positiva, que finalmente llegó a una resolución adecuada y un buen pronóstico.
Palabras Clave: Apendicitis Aguda, Malrotación intestinal (fuente: DeCS BIREME).
ABSTRACT
Intestinal malrotation is a congenital abnormality of the embryological rotation of the intestine, which develops: ladd bands or a narrow mesenteric base, predisposing to gastrointestinal obstruction. It is estimated that more than 90% of patients will be presented in the first 12 months of life. In newborns, malrotation occurs with acute obstruction or vólvulus, however, in some patients they may go unnoticed.
The treatment of choice for intestinal malrotation is elective surgery, with the Ladd procedure, by laparoscopy or open surgery, in which duodenal fibers are cauterized. As for the management of asymptomatic patients, prophylactic surgical correction is recommended for children, and observation in adults since acute presentation in these is very rare. In the case of acute presentation in adults emergency laparotomy is required to determine the cause and prevent bowel necrosis. A case of acute surgical abdomen with acute appendicitis occurs in a 27-year-old female patient with intestinal malrotation, with initial clinical presentation of diffuse abdominal pain, lower back pain, positive lumbar percussion fist, which eventually reached a adequate resolution and a good prognosis.
Key words: Acute Appendicitis, Intestinal malrotation (Source: MeSH NLM).
La malrotación intestinal (MRI) es una anormalidad congénita de la rotación embriológica del intestino, que desarrolla: bandas de Ladd o una base mesentérica estrecha, que predisponen a obstrucción gastrointestinal(1). Se estima que más del 90% de pacientes se presentará en los primeros 12 meses de vida(2). En los recién nacidos, la MRI se presenta con obstrucción aguda o vólvulo(3), sin embargo, en algunos pacientes pueden pasar desapercibidos(1).
Las anomalías de rotación y fijación del tracto gastrointestinal se asocian frecuentemente con anomalías de la pared abdominal y hernia diafragmática. Filston y Kirks refieren una asociación hasta del 62% con lesiones tales como atresias, estenosis del tracto gastrointestinal superior, intususcepción y enfermedad de Hirschsprung(4, 5). Ésta abarca una gran variedad de anomalías de la rotación y fijación intestinales; la misma alteración, puede permanecer asintomática toda la vida o producir un abdomen agudo que acabe con la vida del paciente si no se diagnostica y trata apropiadamente(5).
La incidencia de MRI es difícil de determinar, siendo reportada en forma variada desde aproximadamente 1/500 nacimientos vivos(4), hasta 2,86 x 100,000 nacidos vivos y muertes fetales según un estudio epidemiológico en Hawai(6). No obstante, con el diagnóstico por imágenes, es más probable el reconocimiento incidental de MRI(6, 7).
La presentación clínica en adultos, habitualmente se manifiesta de forma insidiosa durante el periodo postprandial con vómitos intermitentes, dolor abdominal, intolerancia alimentaria, peritonitis, entre otros, pudiéndose presentar como síntomas agudos sugestivos de oclusión intestinal(4). Se debe pensar en MRI en cuadros persistentes de dolor abdominal recurrente o incluso dolor abdominal de tipo agudo, usualmente es de muy difícil diagnóstico. Al ser de muy baja sospecha sobre todo en la población adulta que en su mayoría debuta como asintomáticos, la patología de MRI es detectada en escenarios de hallazgo incidental de imágenes o muchas veces asociado a otras alteraciones anatómicas(4, 5). El diagnóstico de MRI debe sospecharse en adultos con clínica o hallazgos en imagen(6). La radiografía baritada con tránsito intestinal alto es el Gold Standard para el diagnóstico de una MRI(7, 8, 9). Si se tiene presentación clínica aguda de MRI, el hallazgo suele hacerse intraoperatorio(10).
El tratamiento de elección para la MRI es la intervención quirúrgica electiva, con el procedimiento de Ladd, por laparoscopía o cirugía abierta, en la que se cauterizan fibras duodenales(4, 10, 11).
En cuanto al manejo de pacientes asintomáticos se recomienda la corrección quirúrgica profiláctica en el caso de niños, y observación en adultos ya que la presentación aguda en éstos es muy rara(4). En el caso de presentación aguda en adultos se requiere laparotomía de emergencia para determinar la causa y evitar la necrosis del intestino(11).
Por otra parte, la apendicitis aguda (AA), es la patología quirúrgica aguda más frecuente en el adulto. Los síntomas típicos incluyen: dolor periumbilical que migra a la fosa iliaca derecha, anorexia, fiebre y datos de irritación peritoneal(5). Debido a la variedad de posiciones apendiculares, una tercera parte de los pacientes con AA tiene dolor localizado fuera del cuadrante inferior derecho. Tanto en niños, como en adultos, el apéndice cecal izquierdo puede presentarse en situs inversus totalis o en MRI(5).
En las personas adultas, el tamaño aproximado del apéndice cecal es de 9 a 10 cm, el cual se implanta en el borde inferior del ciego, a unos 3 cm por debajo de la válvula ileocecal(7, 12). Mientras que la relación entre la base del apéndice y el ciego es constante, el extremo distal es móvil y capaz de cambiar de posición, pudiendo ser retrocecal, retroileal, preileal, subcecal o pelviano(7,8).
En un estudio realizado a ocho pacientes con hallazgos de tomografía computarizada (TC) de AA complicada en adultos asociados a MRI, se determinó que todos los pacientes presentaron en promedio de 1 a 5 días de dolor abdominal, donde se presentó dolor abdominal difuso en dos, dolor abdominal izquierdo en dos, dolor abdominal inferior en dos y dolor en el cuadrante inferior derecho en los últimos dos pacientes.(11)
DESCRIPCIÓN DEL CASO CLÍNICO
Se trata de una paciente mujer de 27 años, procedente de Canadá que acude al establecimiento de salud en diciembre del 2018, con un tiempo de enfermedad de 06 horas, donde refiere que al despertarse presenta dolor abdominal difuso de moderada intensidad (5/10). La paciente desayuna, pero continúa con persistencia de dolor y se asocia a las dos horas de haber desayunado, episodios de diarrea, náuseas y vómitos; el dolor presenta irradiación hacia hombro derecho. Toma paracetamol, el cual disminuye levemente el dolor, pero luego se intensifica continuando con dolor abdominal tipo cólico a predominio de hipocondrio derecho y se añade dolor lumbar de moderada intensidad (6/10) a nivel de L1, motivo por el cual acude a emergencia.
A la evaluación; se registra hemodinámicamente estable, en aparente buen estado general, de nutrición y de hidratación. Abdomen plano simétrico, no se evidencian cicatrices ni masas, ruidos hidroaéreos disminuidos (+/++) blando, depresible, doloroso a la palpación profunda en hipocondrio derecho, con impresión de signos peritoneales, Mc Burney y blumberg positivo; resistencia muscular leve en flanco derecho. Génito-urinario con PPL (+) derecho. Resto del examen no contributario.
Se realizó interconsulta a cirugía, previa toma de exámenes de sangre y laboratorio, ecografía abdominal (Figura 1), radiografía simple de abdomen en bipedestación (Figura 2)

Figura 1. Ecografía abdominal superior. Vesícula biliar y órganos estudiados ecográficamente conservados.

Figura 2. Radiografía de abdomen simple de pie. Sombra de los órganos intraabdominales de forma y posición normal.
Exámenes de Laboratorio: Grupo sanguíneo A negativo. Examen de Orina: No patológico. Serológicos: HCG - subunidad beta (cuantitativo), hemocultivo, urocultivo, antígeno Hepatitis B, HIV I - II (ELISA) y VDRL negativos.
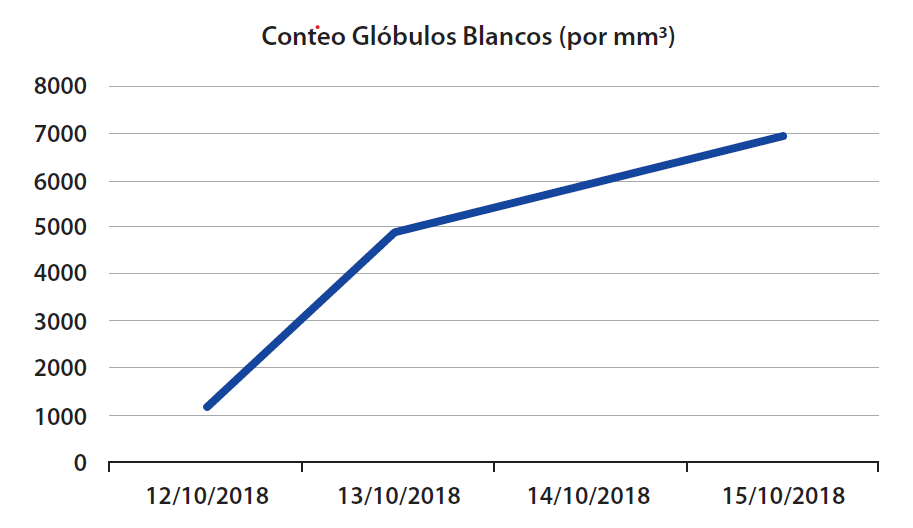
El cirujano decide la observación por 12 horas con hidratación endovenosa con cristaloides isotónicos. Tanto el conteo leucocitario y el valor de proteína C reactiva cuantitativa incrementaron ligeramente. en comparación al día del ingreso. (Tabla 1)
Tabla 1. Datos de Laboratorio
| Variable | Valores de Referencia | 12/10/2018 | 13/10/2018 |
| Hematocrito (%) | 36–46 | 44.1 | 36.8 |
| Hemoglobina (g/dl) | 12–16 | 15.1 | 12.2 |
| Conteo de glóbulos blancos (per mm3) | 4500–11,000 | 1210 | 4960 |
| Conteo diferencial (%) | |||
| Neutrófilos | 40–70 | 87 | 70.1 |
| Linfocitos | 22–44 | 9 | 19.2 |
| Monocitos | 4–11 | 4 | 9.9 |
| Eosinófilos | 0–8 | 0 | 0 |
| Basófilos | 0–3 | 0 | 0 |
| Abastonados | 0-4 | 0 | 0 |
| Plaquetas (per mm3) | 150,000–400,000 | 250,000 | 209,000 |
| Conteo de glóbulos rojos (per mm3) | 4,000,000–5,200,000 | 4,570,000 | 3,730,000 |
| Volumen corpuscular medio (fl) | 80–100 | 96.50 | 98.70 |
| Creatinina (g/dL) | 0.50-0.90 | 0.82 | |
| Urea (g/dL) | 10-50 | 17.0 | |
| Transaminasa oxalacética (U/liter) | 7–33 | 15.5 | |
| Transaminasa pirúvica (U/liter) | 9–32 | 20.5 | |
| Amilasa (g/dL) | 28-100 | 51 | |
| Electrolitos | |||
| Sodio | 135-147 | 139.9 | |
| Potasio | 3.5-5.0 | 3.62 | |
| Cloro | 95-111 | 102.7 | |
| Proteína C reactiva | 0-0.5 | 4.240 | 10.220 |
Ante la persistencia de dolor abdominal a predominio de fosa Iliaca derecha de intensidad (8/10), signo de Mc Burney positivo, se realiza tomografía abdomino - pélvica con contraste. (Figura 3 y 4).

Figura 3. 24 horas después del ingreso. Tomografía espiral multicorte de abdomen y pelvis presencia de aire en intestinos en fosa iliaca derecha y páncreas.

Figura 4. 24 horas después del ingreso. Tomografía espiral multicorte de abdomen y pelvis (13/10/2018): Presencia de asas con paredes edematosas y aire en intestinos .
Posteriormente con ayuda de la tomografía espiral multicorte de abdomen – pelvis, estudios de imágenes que tampoco fueron concluyentes y ante la persistencia de la clínica de dolor abdominal en fosa iliaca derecha de intensidad (9/10). Signo de Mc Burney positivo; se plantearon los problemas de síndrome doloroso abdominal agudo, con punto probable de origen apendicular.
Debido a la sospecha clínica, como todo cuadro apendicular, el cirujano decide realizar cirugía laparoscópica exploratoria. Se realizó, profilaxis antibiótica con ceftriaxona y metronidazol endovenoso previo al procedimiento.
Técnica quirúrgica: anestesia general, neumoperitoneo con Veress a 14 mmHg, T1 umbilical, T2 suprapúbico y T3 flanco izquierdo. Durante el intraoperatorio se observó: MRI congénita, que condiciona posición medial del ciego, ausencia del colon ascendente, apéndice retrocecal con fase congestiva. Ante el diagnóstico de MRI por hallazgo incidental en el intraoperatorio, no se modifica el desenlace clínico ni el tratamiento indicado para la AA, por lo que se proceder a realizar apendicectomía laparoscópica bajo las técnicas habituales. Luego de la intervención quirúrgica se pasó a recuperación, con estabilidad hemodinámica.
En el postoperatorio la paciente se encuentra afebril, con leve dolor en zona operatoria a predominio umbilical, elimina flatos, recibió terapia analgésica endovenosa con ketoprofeno, tramadol y protección gástrica. Al segundo día post operatorio, no evidencia signos de obstrucción intestinal, tolerando vía oral, con evolución clínica favorable, motivo por el cual se decide el alta al tercer día.
DISCUSIÓN
La paciente ingresó por dolor abdominal difuso y dolor lumbar, sugerente de infección urinaria alta; el cual fue descartado con un ECA y uro cultivo negativo. Sin embargo, ante la sospecha de cuadro clínico de AA, la presentación clínica no fue del todo clara. Nos tuvimos que apoyar en el estudio de imágenes los cuales tampoco fueron concluyentes y finalmente se tuvo que llegar al diagnóstico intraoperatorio. Esto es importante recalcar por el difícil abordaje de diagnóstico y tratamiento en pacientes con MRI asociado a apendicitis(5). Se tiene evidencia que la presentación de apendicitis, se altera al manifestarseen individuos con ubicación anómala de las vísceras abdominales(5, 13). Por otra parte, existen MRI o descensos anómalos del ciego que se asocian con localizaciones anormales del apéndice que influye en la presentación clínica de la apendicitis, como fue en este caso(8).
Hasta el momento y ante la duda, cabe recordar que el Gold Standard para el diagnóstico de AA, es la tomografía helicoidal multicorte abdominal con contraste(8, 14), teniendo una sensibilidad del 100%, especificidad del 81,8%(6, 8).
De la misma forma, las facilidades de nuestro medio permitieron realizar un estudio costo efectivo más adecuado como la tomografía abdominal, como reportaron Ben Ely et al(11) para el diagnóstico de MRI, que lamentablemente no fue concluyente (Imagen 3 y 4) y se tuvo que corroborar los hallazgos en el intraoperatorio.
Si bien el conteo leucocitario y el valor de proteína C reactiva, incrementaron ligeramente en comparación al día del ingreso, esto nos definió el papel que juegan los macrófagos peritoneales en respuesta al estrés por cirugía intra abdominal(8, 11), donde hay disminución de la fagocitosis y aumento en la producción de citoquinas, inmunosupresión a nivel local; sin embargo, está demostrado que la exposición de los mismos al aire ambiente causa una respuesta neuroendocrina al estrés mucho mayor y más perjudicial que la que se produce durante la cirugía laparoscópica(9, 11, 12). Por ende, podemos explicar dicho fenómeno no solo como consecuencia del cuadro apendicular, sino también a una respuesta idiosincrática del cuerpo a la intervención quirúrgica(11, 15).
Las uropatías litiásicas y las infecciones urinarias son patologías comunes en pacientes jóvenes de sexo femeninoa(10, 15), sobre todo con la presentación de dolor abdominal tipo cólico que no cede fácilmente solo con analgésicosa(12, 14). Se consideraron como diagnósticos diferenciales importantes, por la presentación del dolor lumbar y con puño percusión lumbar positiva; sin embargo, el examen físico y los exámenes auxiliares negativos, los descartaron.
Se estipula que existe una relación entre las manifestaciones clínicas y quirúrgicas de la MRI y su ubicación irregular(2, 11). Ésta patología suele tener un pronóstico favorable, siendo las expresiones con compromiso hemodinámico necesarias de manejo quirúrgico o de medicina intensiva por grandes riesgos de falla orgánica e infecciones concomitantes, siendo las más mortales(4, 10, 11). No obstante, los hallazgos en la paciente nos mostraron que la manifestación típica del cuadro de AA no se vio influenciada por el diagnóstico intraoperatorio de MRI.
Finalmente son pocos los casos reportados a nivel mundial de MRI congénita, siendo de estos escasos los que lleven a presentar una manifestación quirúrgica con una clínica clara(4), 14. Usualmente, estas posiciones anómalas en individuos sanos son subdiagnosticados, y de serlo, son catalogados como incidentales(9
CONCLUSIONES
Teniendo como precedente de importancia la dificultad diagnostica al momento de evaluar un paciente con patología de MRI asociada a AA, se recomienda que la existencia de dolor abdominal en hipocondrio derecho, debería tenerse en cuenta para poder descartar patología aguda quirúrgica por MRI. El diagnóstico inicial y manejo oportuno del paciente, aunque su incidencia a nivel mundial es escasa, pueden llegar a reducir las complicaciones.
Contribuciones de autoría: Los autores participaron en la génesis de la idea, el diseño, la recolección de la información, el análisis de los resultados y la preparación del manuscrito.
Financiamiento: Autofinanciado.
Conflictos de intereses: Los autores manifiestan no tener conflictos de intereses por lo mencionado en esta comunicación.
Recibido: 26 de mayo de 2020
Aprobado: 10 de junio 2020
Correspondencia: Richard Jeremy Febres Ramos
Dirección: Pje. Alejandro O´ Deustua N° 138
Teléfono: 990009956
Correo: richardfr.94@gmail.com
REFERENCIAS BIBLIOGRÁFICAS