CASO CLÍNICO
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2020 - Universidad Ricardo PalmaDOI 10.25176/RFMH.v20i4.3221
SEPSIS POR ESCHERICHIA COLI DE INICIO INFRECUENTE EN PACIENTE CON LINFOMA DE CÉLULAS T Y NK
SEPSIS BY ESCHERICHIA COLI OF UNCOMMON STARTING IN PATIENT WITH T AND NK CELL LYMPHOMA
Carlos Noriega-Baella1,2,3, Eliana Valera Vásquez1, Ilan Vargas Torres1, José M. Vela-Ruiz3,4,a
1 Universidad Ricardo Palma, Facultad de Medicina Humana “Manuel Huamán Guerrero”, Lima-Perú.
2Sociedad Científica de Estudiantes de Medicina de la Universidad Ricardo Palma, Lima-Perú.
3Instituto de Investigación de Ciencias Biomédicas, Universidad Ricardo Palma, Lima-Perú.
4Hospital María Auxiliadora, Lima-Perú
aMédico Residente Oncología.
La sepsis se da en presencia de un foco infeccioso; en este caso por Escherichia coli (E.coli), las cuales poseen toxinas que pueden causar daños severos en la funcionalidad y morfología del organismo, viéndose empeorado en pacientes con enfermedades que afecten al sistema inmunitario; como es éste caso en presencia de neoplasia hematológica. Paciente femenina de 42 años con diagnóstico de linfoma no Hodgkin de células T-NK, presenta una placa necrótica en el paladar, temperatura por encima de 38°C, frecuencia respiratoria superando las 20 respiraciones por minutos y frecuencia cardíaca superando los 90 latidos por minuto, al examen de cultivo faríngeo positivo a E.coli, urocultivo negativo, confirmando punto partida infeccioso faríngeo; tratada con mikacina vía endovenosa durante 7 días con buena respuesta a la antibioticoterapia. Se reporta un caso infrecuente por este tipo de bacteria en zona bucal y revisión del tema.
Palabras Clave: Sepsis, Escherichia coli, Necrosis, Linfoma Extranodal de Células NK-T (fuente: DeCS BIREME).
ABSTRACT
Sepsis occurs in the presence of an infectious focus; in this case by Escherichia coli (E. coli), that toxins can cause severe damage to the organism's functionality and morphology, being worsened in patients with diseases that affect the immune system; as is this case in the presence of hematological malignancy. A 42-year-old female patient with a diagnosis of T-NK non-Hodgkin lymphoma presented with a necrotic plaque on the palate, temperature above 38°C, respiratory rate exceeding 20 breaths per minute, and heart rate exceeding 90 beats per minute, on examination of a positive pharyngeal culture for E. coli, negative urine culture, confirming a pharyngeal infectious starting point; treat with amikacin endovenously for 7 days with good response to antibiotic therapy. An infrequent case is reported for this type of bacteria in the oral area and a review of the subject.
Key words: Sepsis, Lymphoma, Extranodal NK-T-Cell, Necrosis (Source: MeSH NLM).
El objetivo del presente reporte busca informar sobre un caso poco común de sepsis originada en paladar por E. coli en una paciente con linfoma Extranodal de Celulas T/NK, debido a que normalmente en estos pacientes suele ser de origen urinario, como se explicará más adelante.
El linfoma no Hodgkin (LNH) es una neoplasia maligna que afecta principalmente al sistema linfatico, que frecuentemente se extiende a sitios extranodales(1); en la mayoría de casos suele afectar a los linfocitos B intraganglionarmente en un 90% y un 10% en las células T y Natural Killer (NK-t), el cual es un tipo específico de linfoma muy agresivo y poco común que suele manifestarse en la vía aérea y digestiva superior (faringe, boca, cavidad nasal, senos paranasales, entre otros), debido a su rareza necesita un tratamiento especializado(2).
Según el Instituto Nacional de Enfermedades Neoplásicas (INEN) en el Perú cada año se diagnostican alrededor de 2 mil casos nuevos de cáncer y en Lima Metropolitana la tasa de incidencia de linfoma es de 10 casos por 100 mil habitantes sanos, representando el 5 % del total de las neoplasias malignas; es un grupo heterogéneo de canceres del sistema inmunitario en las células T o células B caracterizado por su diseminación acelerada estimándose que a los 75 años, 1 de cada 80 varones en Lima Metropolitana tendrá esta enfermedad.(3)
En los últimos años el Instituto Nacional de Estadística e Informática (INEI) determinó que de alrededor de 7000 personas; 150 presentan LNH con localización en la cavidad oral y faringe, tanto en varones como en mujeres.(4, 5)
De todos los linfomas cutáneos primarios en el Perú, el linfoma T-NK tipo nasal representa el 1.49 %, según algunas investigaciones realizadas en nuestro país(6).
Las infecciones asociadas a éste tipo de linfoma raro y poco común varían según el lugar, si hablamos de foco faringoamigdaliano lo más frecuente es encontrar estreptococos presentes, pero no Escherichia coli (E. coli), lo cual puede desencadenar una sepsis urgente a tratar antes del tratamiento respectivo por la patología de fondo. Es por ello que reportamos el siguiente caso como aporte clínico(7-10).
PRESENTACIÓN DEL CASO
Paciente femenina de 42 años proveniente y natural de Lima, con diagnóstico de LNH T-NK por anatomía patológica de biopsia de paladar : mucosa palatina con infiltrado linfoide atípico; inmunohistoquímica: Linfoma de Células T / NK tipo nasal (CD3+, EVB+, CD56+, CD8+, CD4+, Ki-67: 70%), quien se encuentra hospitalizada en el servicio de oncología médica, tras presentarse en consultorio externo presentando una lesión de 8 x 5 cm en el paladar (Figura 1), que compromete región amigdalina, presentando también secreciones purulentas; de aspecto necrótico, de crecimiento progresivo, maloliente. Al tomarle la temperatura presentó pico febril de 38°C, presentaba disfagia a sólidos y parcialmente a líquidos, diaforesis nocturna.
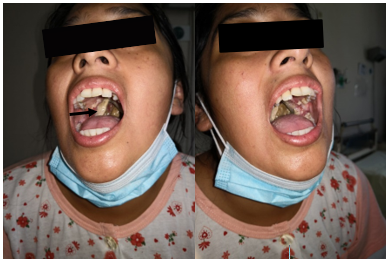
Figura 1. Paciente mujer de 42 años quien presenta lesión en paladar necrótica maloliente de aproximadamente 8 x 5 cm evidenciable al examen orofaringeo.
El plan de trabajo solicitado fue: hemograma, bioquímica, perfil lisis tumoral (electrolitos séricos, ácido úrico, fósforo, calcio y magnesio), HTLV, HIV, virus hepatotropos, perfil Epstein barr virus (EVB), BK esputo seriado –orina –heces, β2 microglobulina, 2 hemocultivos, cultivo de esputo, cultivo faríngeo, urocultivo y tomografía de cabeza, cuello, senos paranasales, tórax y abdomen.
Dentro de los exámenes auxiliares de imágenes resaltantes presentados se evidenció engrosamiento de la mucosa en celdillas etmoidales , imagen radiolúcida en paladar superior (Figura 2), ligeras adenopatías a nivel retromandibular (Figura 3), engrosamiento de las mucosas de ambos senos maxilares y engrosamiento del cornete medio, hay una ligera desviación hacia la izquierda del tabique nasal (Figura 4), en la tomografía axial de cabeza- parte inferior, se aprecia una imagen radio opaca en la zona izquierda del paladar, consistente con la necrosis evidenciada en el examen físico, se evidencia presencia de nódulos hipercaptadores de contrast y presencia de adenopatías pequeñas (Figura 5).
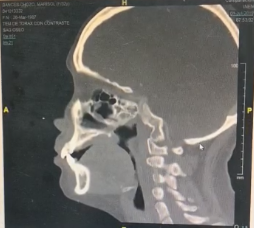
Figura 2. Tomografía sagital de Cabeza con contraste donde se evidencia engrosamiento en la mucosa de las celdillas etmoidales, imagen radio lúcida en paladar superior correspondiente a la zona necrosada descrita en el examen físico, no se aprecian adenopatías.
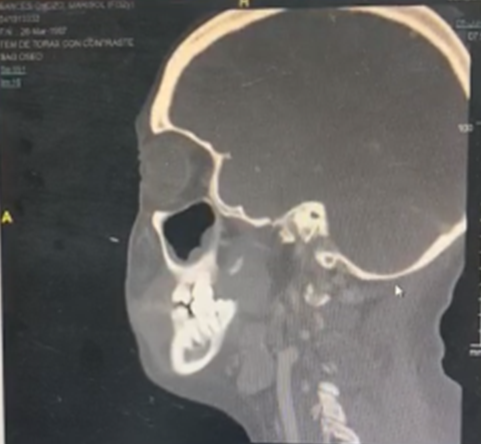
Figura 3. Tomografía parasagital de cabeza con contraste , se aprecia engrosamiento de la mucosa inferior del seno paranasal maxilar derecho, se aprecia ligeras adenopatías a nivel retro mandibular, no hay daño a tejido nervioso.
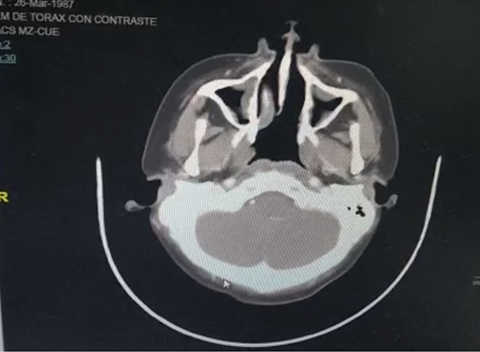
Figura 4. Tomografía axial de cabeza-parte superior , se evidencia engrosamiento de las mucosas de ambos senos maxilares y engrosamiento del cornete medio, hay una ligera desviación hacia la izquierda del tabique nasal, ligera imagen radio opaca circular en cara anterior del pedúnculo cerebeloso derecho; no se aprecian adenopatías.
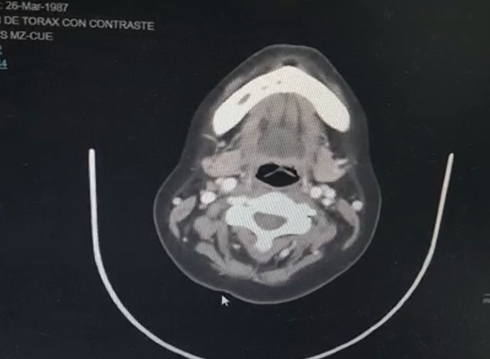
Figura 5. Tomografía axial de cabeza, parte inferior , se aprecia una imagen radio opaca en la zona izquierda del paladar, consistente con la necrosis evidenciada en el examen físico, se evidencia presencia de nódulos hipercaptadores de contraste, presencia de adenopatías.
Finalizando con la reconstrucción coronal tomográfica, se evidencia ligera hepato-esplenomegalia, presencia de nodulaciones en el mesogastrio y fosa iliaca izquierda, no metástasis a nivel hepático ni a nivel pulmonar (Figura 6) que podrían complicar de por sí el cuadro infeccioso.
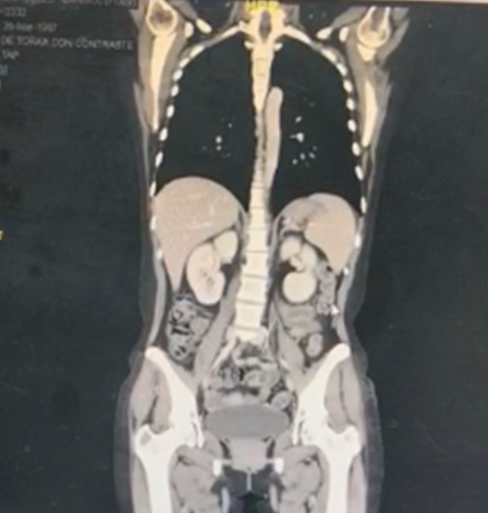
Figura 6. Reconstrucción coronal Tomográfica, se evidencia ligera hepato-esplenomegalia, útero aumentado de tamaño, presencia de nodulaciones en el mesogastrio y fosa iliaca izquierda, riñones sin afectación evidente, vejiga con contenido radio opaco, no evidencia daño a músculos.
La analítica de laboratorio no se evidenció leucocitosis (leucocitos : 8.80 x 103/ul), hemoglobina 9.6 g/dl, plaquetas en valores normales: 268 x 103/ul; HTLV, HIV, virus hepatotropos negativos; EBV EA IgG, EBV VCA IgG Anticuerpo y EBV EBNA IgG reactivos, EBV VCA IgM no reactivo, b2 microglobulina 3.04 mg/L elevado (VN suero 0.80-2.34): BK en esputo seriado, orina y heces negativo; perfil hepático y perfil lisis tumoral en valores normales .
Durante sus días de hospitalización siguió presentado picos febriles entre 38 y 39°C; taquipnea, y aumento en la frecuencia cardiaca, manteniendo valores por encima de 90 latidos por minuto, sin hemograma patológico o algún cambio dentro de la bioquímica o perfil lisis tumoral.
Urocultivo negativo, hemocultivo negativo, en el cultivo de esputo se evidencia presencia de Candida albicans.
El resultado del cultivo de secreción faríngea resultó positivo a Escherichia Coli resistente a ampicilina, cefepima, cefuroxima, ciprofloxacino, fosfomicina y trimetropima/sulfametoxazol.
Los criterios diagnósticos de la sepsis se deben tener en cuenta la presencia de un foco infeccioso y varios parámetros (generales, inflamatorios, hemodinámicos, de perfusión tisular, de disfunción orgánica, entre otros); se pueden usar diversos scores (qSOFA, SOFA, SIRS, etc); en este caso se evaluó utilizando los criterios del Síndrome de Respuesta Inflamatoria Sistémica (SIRS), las cuales tiene como criterio: Temperatura (>38°C o <36°C), frecuencia respiratoria (>20rpm o PaCO2 <32 mmHg), frecuencia cardiaca (>90 lpm) y Leucocitos (>12000/mm3 o <4000/mm3); es necesario cumplir con al menos 2 de estos criterios y una foco infeccioso para ser considerado como sepsis. (12, 13)
El tratamiento elegido para contrarrestar la sepsis fue amikacina 1g cada 24 horas vía endovenosa según la sensibilidad del cultivo faríngeo, durante 7 días y medicamentos para aliviar los síntomas.
Los signos y síntomas relacionados a la sepsis fueron disminuyendo progresivamente con los días, luego de esto la paciente consiguió la mejoría clínica con cultivo faríngeo negativo a los 7 días de tratamiento antibiótico, con ello siguió hospitalizada para continuar su tratamiento de base de linfoma T – NK. Los signos y síntomas relacionados a la sepsis fueron disminuyendo progresivamente con los días, luego de esto la paciente siguió hospitalizada para continuar su tratamiento específico para el linfoma.
DISCUSIÓN
El linfoma T/NK extraganglionar tipo nasal es un linfoma del grupo no Hodgkin que cursa de manera agresiva y su respuesta al tratamiento es muy pobre. Representa menos del 15% de LNH y en la cual algunos estudios epidemiológicos han revelado que ocurre más en países asiáticos que países occidentales (0,2% de neoplasias)(1-3). En la actualidad, el LC-T/NK representa 1,49 % de los linfomas extranodales en Perú. Su etiología no está claramente determinada; sin embargo, tiene estrecha relación con el VEB, lo que sugiere un rol etiopatogénico. Nuestra paciente presenta exámenes auxiliares para EBV sugiriendo una infección activa por dicho virus 2 . La presentación más frecuente suele ser en varones (3/1) y en la quinta década de vida, muy al contrario en comparación con nuestro caso que fue una paciente joven y de sexo femenino, lo cual es infrecuente e implica individualizar la manera de actuar.
Dicha patología afecta a estructuras fundamentalmente en tracto aerodigestivo superior; fosas y senos paranasales, nasofaringe, orofaringe, cavidad oral y paladar ya descrito en el reporte(2, 3, 5).
Al examen clínico se sugiere excluir otras enfermedades de origen infeccioso como histoplasmosis, blastomicosis, paracoccidiomicosis, lepra, tuberculosis, enfermedad de Wegner, leishmania, rinoescleroma y otras neoplasias(2, 7).
La incidencia de infección en linfomas no Hodking, con mayor prevalencia que el linfoma de Hodking, por infección nosocomial puede ser del 29,6% en cuyos casos aumenta con respecto al tiempo que permanecen internados en el hospital, por lo que los autores Ruiz y Guzmán AC y col et.al (México) mencionan que la mayor cantidad de casos con respecto al tipo de infección que se presenta en las enfermedades hematológicas malignas con un total de 10 casos confirmados corresponden a E .coli como causante de infecciónes(7), en consideración que la prevalencia en infecciones se altera según el lugar, esta cifra se aproxima a infecciones por enterobacterias según Catalanapiedra Barbosa M. (Valladollid)(8),de la misma forma se confirma por Arroyo-Peña T, et al (Bolivia)(9) en cuyos resultados la E.coli corresponderían al 26,8% y 77,3% tanto para hemocultivo y urocultivo, respectivamente .
Con respecto a la prevalencia de foco infeccioso amigdaliano o faríngeo en el caso de los adultos con LNH equivale a un 5 a 15 % en cuyo caso la infección bacteriana es del 10 al 20% en el que las principales bacterias son streptococos pyogenes o estreptococo beta hemolítico, esta enfermedad equivale al 16,8% de morbilidad en el Perú(10, 11).
En nuestra paciente el diagnóstico de sepsis se hizo utilizando el criterio SIRS, sumando a un foco infeccioso confirmado; nuestra paciente cumplía con aumento de la frecuencia cardiaca, aumento de la frecuencia respiratoria y temperatura elevada, mas no presentaba una variación en los leucocitos; en otras palabras, la paciente cumplía con 3 de los 4 criterios y el foco infecciosos de E. coli de inicio amigdaliano confirmado.(12-14)
Se reportan investigaciones en pacientes con neoplasias oncológicas como las descrita por Ruiz y Guzmán AC y Arroyave-Peña T , las cuales las infecciones más frecuentes son por gram negativos aproximadamente un 60%, específicamente E. coli sobretodo en infecciones vías urinarias(7, 9, 12). El escenario varía si es que es una lesión en paladar alto, como es el caso de la paciente, evidenciándose una placa necrotizada con cultivo faríngeo positivo E. coli lo cual no ha sido reportado en literatura nacional sobre ello, y en contra de la etiología de la frecuencia de infecciones y con urocultivo negativo; tanto en las investigaciones, como en la paciente, el tratamiento a elegir fue según el antibiograma y sensibilidad del germen.(12, 13)
La sepsis está asociada a una disminución de la perfusión de oxígeno a los tejidos, debido a la vasodilatación que genera, sin embargo la presencia de la E. coli hace suponer que también su endotoxina contribuyó a la necrosis periférica del paciente descrito; en nuestro caso la paciente presentaba LNH de células T-NK, lo cual ante el cuadro de inmunosupresión por la neoplasia la predispone a obtener alguna infección, y esta aumenta el riesgo a ser susceptible a la acción de la endotoxina en el organismo, ocasionando probablemente la placa necrótica.(14, 15)
En el reporte de caso de Castro BJI, se evidencia una lesión similar, pues describe una induración necrótica de fosa nasal derecha asociado a secreción seropurulenta blanquecina fétida de 3 meses de evolución, sin embargo a los exámenes microbiológicos se descubrió que fue de origen micótico, en el cuál también hace su enfoque en la rareza de infección en la zona mencionada.(15)
Hubo limitaciones como los problemas administrativos que predisponen que los pacientes acudan a consultorio cuando la lesión es de tamaño significativo y presentando cuadro clínico deteriorado, lo cual hace tardío el diagnóstico para tratar la patología de fondo y las infecciones asociadas.
CONCLUSIONES
Las infecciones en personas inmunocomprometidas como el linfoma T-NK, suelen ser graves ocasionando un cuadro de sepsis. Existe poca bibliografía tanto internacional como nacional que reporte una infección punto partida faringoamigdaliano por E.coli. Se mencionan pocos reportes sobre este tipo de linfoma extranodal nasal, por ello nuestro trabajo aporta a la literatura científica y académica.
Contribuciones de autoría: Los autores participaron en la génesis de la idea, el diseño, la recolección de la información, el análisis de los resultados y la preparación del manuscrito.
Financiamiento: Autofinanciado.
Conflicto de interés: Los autores declaran no tener conflictos de interés en la publicación de este artículo.
Recibido: 22 de junio 2020
Aprobado: 13 de julio 2020
Correspondencia José Manuel Vela Ruiz.
Dirección: Av. Alfredo Benavides 5440, Lima-Perú.
Teléfono: 945322888
Correo: semaxxvr@gmail.com
REFERENCIAS BIBLIOGRÁFICAS
