CASO CLÍNICO
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2020 - Universidad Ricardo PalmaDOI 10.25176/RFMH.v20i3.3002
APENDICITIS AGUDA EN GESTANTE:UN REPORTE DE CASO
ACUTE APPENDICITIS IN PREGNANT: A CASE REPORT
Cvetkovic-Vega, A1,a, Wendy Nieto-Gutierrez2,a
1 Universidad Continental, Lima-Perú.
2Facultad de Medicina, Universidad de San Martín de Porres, Lima-Perú.
aMédico Cirujano.
La apendicitis aguda es una patología de abdomen agudo quirúrgico frecuente en el embarazo, siendo de difícil diagnóstico debido a los cambios fisiológicos del embarazo que ocasionan cuadros clínicos confusos. Reportamos el caso de una gran multigesta de 27 años de 22 semanas 3/7 en el cual se diagnosticó clínicamente apendicitis aguda, siendo intervenida quirúrgicamente sin complicaciones, encontrándose un apéndice necrosado corroborado posteriormente con anatomía patológica. Es importante enfatizar el rol de la anamnesis dirigida aunado al examen clínico orientado por los cambios fisiológicos del embarazo. Un diagnóstico oportuno junto al manejo interdisciplinario permitirá reducir significativamente los riesgos materno y fetales relacionados a esta patología, y tanto la extirpación del apéndice como la continuación del embarazo.
Palabras Clave: Apendicitis; Embarazo; Abdomen agudo (fuente: DeCS BIREME)
ABSTRACT
Acute appendicitis is the most common pathology from acute abdomen during pregnancy, which has a difficult diagnosis because of the pregnancy physiological variations that results in different clinical presentations. We reported the case of a great multigesta of 27 years with 22 3/7 weeks diagnosed with acute appendicitis, then being operate without complications and with a necrosed appendix that was corroborated by the pathological examination. It is important to emphasis the role of the anamnesis with the physical examination guided by the physiological pregnancy variations related to the appendix. A timely diagnosis and treatment with an interdisciplinary approach would reduce the risks of this pathology, the exeresis of the appendix and the continuation of the pregnancy.
Key words: Appendicits; Pregnancy; Acute abdomen (source: MeSH NLM)
Cerca del 2% de embarazadas requieren cirugía por alguna indicación no obstétrica, de las cuales el abdomen agudo quirúrgico es la más frecuente(1), teniendo una incidencia durante el embarazo de 1 por cada 500 – 635 gestantes(2), siendo la apendicetomía (44%) y la colecistectomía (22,3%) las operaciones no obstétricas más realizadas(1). La apendicitis aguda tiene una prevalencia de 1 en cada 1 500 embarazadas(2), presentándose con más frecuencia en el segundo trimestre del embarazo(3) y en nulíparas(4). Existen estudios como el de Andersson(5) en el cual se sugiere que el embarazo reduce la incidencia de apendicitis aguda, sobre todo durante el tercer trimestre. Esta afirmación fue estudiada en el 2020 por Moltubak et al. quienes a partir de un grupo de mujeres suecas embarazadas reportaron una tendencia en la tasa estandarizada de incidencia para apendicitis no perforada en embarazadas, siendo la variación desde 1,09 (IC: 1,03-1,15) en el primer trimestre, 0,98 (IC: 0,93-1,04) en el segundo y finalmente 0,37 (IC: 0,33-0,41) en el tercero(6).
Según Zingone et al, las embarazadas tienen menos probabilidad de ser diagnosticadas con apendicitis aguda que las mujeres no embarazadas(7). Esta afirmación se correlaciona con la demora en el diagnóstico e inicio del tratamiento(8), lo cual explica en parte los reportes de mayores tasas de perforación apendicular en gestantes(2,3). A pesar de que la ubicación clásica del dolor apendicular se ubica en el cuadrante inferior derecho y que algunos estudios reportan que no hay variación en dicha presentación(8), es importante considerar los cambios fisiológicos en el embarazo que pueden ocasionar la modificación de la posición del apéndice, lo cual se hace evidenciable a partir de la semana 24 en localizaciones por encima de la cresta ilíaca derecha, llegando a localizarse al final del embarazo cerca de la vesícula biliar(9). Además del dolor, pueden presentarse otros síntomas como las náuseas y dolor a la descompresión.
En los hallazgos laboratoriales puede presentarse leucocitosis con desviación izquierda, hematuria microscópica, leucocituria, ligeros aumentos de bilirrubina, y proteína C elevada(3). Todos estos hallazgos junto a la exploración semiológica pueden conllevar al cirujano a postergar la emergencia quirúrgica como diagnóstico principal y asumir otras patologías como pielonefritis, amenaza de aborto, cólico renal, absceso tuboovárico, colecistitis aguda, inflamación pélvica, embarazo ectópico, ruptura prematura de membranas, pancreatitis aguda, entre otras(10).
Las gestantes con apendicitis aguda tienen un riesgo de 2,68 veces más de parto pre término y riesgo de desprendimiento de placenta(11), unido al riesgo de 1,3 veces más de producirse una peritonitis(12). Esto manifiesta que la demora en un diagnóstico certero de apendicitis aguda en gestantes pone en riesgo la vida de la madre y por consecuencia la del feto. Por todo lo anteriormente expuesto, presentamos a continuación el presente caso.
REPORTE DEL CASO
Paciente mujer de 27 años con antecedente obstétrico de 6 gestaciones, ocupación ama de casa, procedente de Ayacucho con residencia en Lima. Acude referida desde Posta de Salud con el diagnóstico de amenaza de aborto presentando desde hace un día dolor abdominal tipo cólico de intensidad 5/10, no irradiado en región periumbilical. Llega al servicio de emergencias ginecológicas donde es atendida y diagnosticada con un cuadro de amenaza de aborto e infección del tracto urinario (ITU), siendo hospitalizada. Sin embargo, al cabo de tres horas, el dolor abdominal se hace difuso, aumentando su intensidad a 8/10, asociándose a hiporexia, náuseas, dos episodios de vómitos alimenticios y sensación de alza térmica. Niega cefalea, sangrado vaginal, ni pérdida de líquido amniótico. En su historial médico tiene seis gestaciones, cuatro hijos vivos nacidos a término por parto eutócico y dos abortos que fueron intervenidos mediante AMEU en el 2005 y el 2015. Niega hipertensión arterial, diabetes mellitus, hepatitis, VIH, ni antecedentes de tuberculosis.
Al examen físico se encuentra abdomen globuloso, doloroso a la palpación profunda en fosas iliacas derecha e izquierda, hipogastrio y epigastrio. Se encuentra punto de Mc Burney doloroso, signo de Blumberg positivo y puño percusión lumbar ausente. Se evidencia restos de secreción blanquecina sin mal olor en labios externos vaginales, con una altura uterina de 14cm. Se registran sus signos vitales, reportando una presión arterial de 100/58 mmHg, frecuencia cardiaca de 88 latidos por minuto, frecuencia respiratoria de 18 respiraciones/minuto, y temperatura de 37,8 °C. Como exámenes auxiliares se registró: Hemograma con leucocitos (13,35 000/ mm3), segmentados 89,8%, bandas 0%, hematocrito de 31,1%. Examen de orina con leucocitos 50 - 70 x campo, hematíes 15 - 18 x campo, cetona positivo 1+, nitritos negativo. Urea y creatinina sanguínea en 12mg/ dl y 0,56g/dl, respectivamente. Adicionalmente, se realizó una ecografía fetal con hallazgos compatibles con gestación única activa de 22 semanas y 3 días por biometría fetal, y bienestar fetal conservado.
Tras la evaluación se plantean los diagnósticos de:
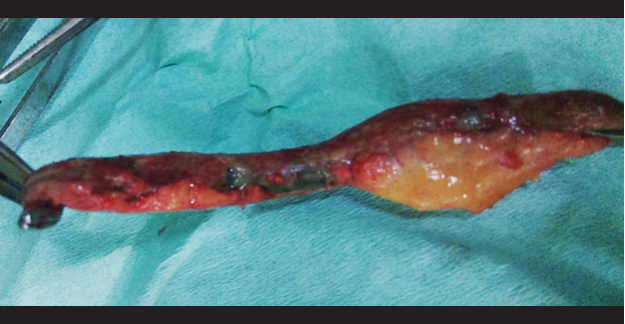
1) Gran multigesta de 22 semanas 3/7 por ecografía de 2do trimestre, 2) Abdomen agudo quirúrgico a descartar apendicitis aguda e 3) Infección del tracto urinario: vulvovaginitis. Se realizó una apendicetomía anterógrada a muñón libre con anestesia raquídea haciendo una incisión transversa en fosa iliaca derecha hasta cavidad, encontrándose un apéndice cecal de posición paracecal izquierda alta de 10 x 1 cm de diámetro, paredes necróticas en 2/3 extremos y base en buen estado además de líquido inflamatorio de 15cc. No hubo complicaciones en el intraoperatorio. Se confirmó el diagnóstico a través de anatomía patológica, iniciándose el tratamiento con ceftriaxona por 4 días y, 5 días luego, a solicitud de ginecología se realizó una ecografía obstétrica donde se concluyó con gestación única activa de 23 semanas por biometría fetal y bienestar fetal conservado. Se realizó el seguimiento de la paciente sin complicaciones, dando a luz a una niña sana a las 40 semanas.
DISCUSIÓN
La apendicitis aguda representa el 44% de las causas no obstétricas que requieren cirugía durante el embarazo(1). Estudios muestran que tiene una mayor frecuencia de presentación durante el segundo trimestre de gestación(4), lo cual concuerda con lo expuesto en este caso. La presentación clínica de la apendicitis aguda suele verse afectada por los cambios fisiológicos del embarazo, incrementado el dolor y la sensibilidad abdominal generalizada(3,8), y modificando la posición del apéndice(9), todo lo cual disminuye la eficacia de la ubicación clínica del dolor y la intensidad asociada a ésta. Inclusive, los síntomas generales presentes en la apendicitis como las náuseas, vómitos e hipertermia, suelen ser hallazgos que pudieran ser atribuidos como propios de estados específicos del embarazo(2). Por estas consideraciones, el escenario clásico al que nos enfrentamos pudiera no ser el mismo por distractores que podrían llevar a considerar el posponer la consideraciones quirúrgicas que retrasarían una adecuada intervención y que probablemente aumentaría la mortalidad materno y fetal(4,13,14). Recordemos que la mortalidad fetal va acompañada con tasas de perforación apendicular del 20 a 35%, incrementándose a un 66% si su demora diagnóstica es de más de 24 horas(2).
Es importante considerar que la anamnesis y el examen semiológico detallado permitieron que en la hospitalización pudiera considerarse un cuadro quirúrgico. Recordemos que la paciente fue hospitalizada inicialmente por una amenaza de aborto e ITU. Esta situación sirve de reflexión ante la demora diagnóstica inicial, lo cual se corresponde con los hallazgos de que las gestantes con apendicitis son sometidasatratamientosnoquirúrgicosmásamenudo que las no embarazadas(15). Es pertinente que frente a situaciones como la presentada se tome en cuenta entre los diagnósticos diferenciales una apendicitis aguda, considerando por supuesto la posibilidad de una intervención quirúrgica de emergencia. En relación al apoyo en diagnóstico de imágenes, la literatura recomienda el uso del ultrasonido ante la sospecha diagnóstica de apendicitis(1), recordando su sensibilidad de 83,7% y especificidad de 95,9% para dicho diagnóstico(16). Por su inocuidad y eficacia, su precisión es mejor en edad gestacional temprana, sobretodo antes de las 16 semanas y menor luego de las 32 semanas(2). Sin embargo, esto puede tener limitaciones en pacientes obesas o por la presencia de gas intestinal, recomendándose en esos casos inclusive la resonancia magnética.
La cirugía es el tratamiento de elección frente a una apendicitis aguda, siendo su indicación segura, sobre todo durante el segundo trimestre, pues la organogénesis está completa y la tasa de parto pretérmino es menor al 1%(13). A pesar de ello, es importante recomendar al mínimo la tracción y manipulación uterina durante la cirugía, a pesar que no está comprobada una asociación entre la manipulación y la prematuridad(3).
CONCLUSIÓN
A manera de conclusión, la posibilidad de un cuadro de apendicitis aguda en gestantes nos invita a considerar escenarios con presentaciones que pudieran estar enmascaradas por condiciones propias del embarazo y que sólo retrasarían el tiempo para iniciar la intervención quirúrgica. Se recomienda priorizar la anamnesis y el examen físico exhaustivo aunado a pruebas laboratoriales e imagenológicas como el ultrasonido de ser necesario. La confirmación oportuna del diagnóstico y la pronta intervención disminuirán la morbimortalidad tanto de la madre como del feto, permitiendo la continuación de la gestación superado el cuadro.
Agradecimientos: A la Lic. Andrea Chuquitaype, miembro del equipo de trabajo.
Contribuciones de autoría: ACV realizó la concepción y diseño del trabajo, obtención de datos, análisis e
interpretación de resultados, redacción y revisión crítica del manuscrito, aprobación de la versión final,
aporte de pacientes y obtención del financiamiento. WNG realizó el análisis e interpretación de resultados,
redacción y revisión crítica del manuscrito, y aprobación de la versión final.
Financiamiento: Autofinanciado.
Conflicto de interés: Los autores declaran no tener conflicto de interés.
Recibido: 31 de mayo 2020
Aprobado: 14 de junio 2020
Correspondencia: Aleksandar Cvetkovic Vega.
Dirección: Jr. Bronsino 307, San Borja, Lima-Perú.
Teléfono: +51 964982676
Correo: acvetkovic@continental.edu.pe
REFERENCIAS BIBLIOGRÁFICAS