REPORTE DE CASO
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2021 - Universidad Ricardo Palma10.25176/RFMH.v21i4.3799
SHOCK CRÍPTICO, DIAGNÓSTICO INCIPIENTE
CRYPTIC SHOCK, INCIPIENT DIAGNOSIS
Ricardo Ayala Garcia1,2,a, Sandra Soto Ticse1,3,b, Stephany Matos
Santiváñez1,4,b, Allison Ortiz de Orue1,4,b
1 Hospital Nacional Edgardo Rebagliati Martins. Lima, Perú.
2 Universidad Nacional de Piura. Piura.
3 Universidad Nacional Mayor de San Marcos. Lima, Perú.
4 Universidad Ricardo Palma. Lima, Perú.
a Médico Emergenciólogo.
b Médico Residente.
RESUMEN
El shock críptico es una entidad clínica poco identificada, describe a un paciente con signos de hipoperfusión tisular sin afectación de la presión arterial. En el departamento de emergencia es importante identificar signos de hipoperfusión y evaluar diversas fuentes ocultas de infección realizando una historia clínica completa, un examen físico exhaustivo y de ser necesario imagenología avanzada. Es necesario concluir que la importancia del diagnóstico oportuno de esta entidad clínica ayuda a mejorar significativamente el pronóstico.
Palabras Clave: Sepsis; Shock; Ácido láctico (fuente: DeCS BIREME).
ABSTRACT
Cryptic shock is a poorly identified clinical entity, it still describes a patient with signs of tissue hypoperfusion without affecting blood pressure. In the emergency department, it is important to identify signs of hypoperfusion and evaluate various hidden sources of infection by taking a complete medical history, a thorough physical examination, and if necessary advanced imaging. It is necessary to conclude that the importance of the timely diagnosis of this clinical entity helps to significantly improve the prognosis.
Keywords: Sepsis; Shock; Lactic acid (source: MeSH NLM).
INTRODUCCIÓN
El shock es una entidad fisiopatológica que consiste en hipoperfusión tisular, es frecuente en los
servicios de emergencias(1), tradicionalmente se han descrito cuatro tipos de
shock, hipovolémico, obstructivo, cardiogénico y distributivo; la incidencia descrita de este último es
del 66%, correspondiendo alrededor del 64% al shock séptico (2). El shock se
considera potencialmente mortal sino se diagnóstica y maneja de forma oportuna, la mortalidad oscila
entre 40 – 60% y el shock séptico en 40% y cuando se asocia a disfunción orgánica la letalidad es
significativamente mayor(3).
Una proporción importante de pacientes que cursan con shock se asocian a hipotensión arterial y
existe un grupo de pacientes con “shock críptico” que cursan con signos de hipoperfusión tisular y
rangos normales de presión arterial (4), se describen dos perfiles de shock
séptico, clásico (asociado a hipotensión) y críptico (sepsis grave “antigua clasificación, asociado a
elevaciones de lactato) (5); se encontró que los pacientes normotensos con
lactato elevado tiene una mortalidad del 15% superior (3).
Muchos de los pacientes que ingresan a los servicios de emergencias presentan hipoperfusión y
pueden permanecer sin ser detectados, a menudo muchos de estos pacientes requieren presentar alteración
en los niveles de presión arterial para ser identificados con compromiso hemodinámico (6).
Presentamos el caso de un paciente con shock críptico según recientes definiciones sin foco
infeccioso evidente al ingreso en el servicio de emergencias.
REPORTE DEL CASO
Paciente varón de 73 años, estado basal independiente, con antecedente de hipertensión arterial, 3 días
previo a su ingreso, fue evaluado en el servicio de emergencia por presentar caída aparentemente a nivel
(no presenciada por los familiares), ocasionándole contusión a nivel frontal, periorbicular izquierdo;
dado de alta con medicación sintomática.
Ingresó a la unidad de trauma shock por presentar trastorno del nivel conciencia y un episodio
de vómito de contenido alimentario. En la evaluación se encuentra al paciente en mal estado general,
presión arterial 120/80mmHg, frecuencia cardiaca 109, frecuencia respiratoria 24, saturación de oxígeno
91% con máscara Venturi a FiO2 0.4. Se encontró soporoso, con Escala de Coma de Glasgow (Apertura ocular
1 Respuesta verbal 2 Respuesta motora 5) 8/15, con movilización de las 4 extremidades, se evidenció
equimosis periorbicular y edema del párpado izquierdo, herida afrontada con secreción purulenta a nivel
de parpado izquierdo, eritema en labio superior; ruidos cardiacos rítmicos de regular intensidad;
murmullo vesicular audible en ambos campos pulmonares y roncantes bilaterales. Relleno capilar de
aproximadamente 4 segundos, piel marmórea predominante en extremidades inferiores. La gasometría
arterial mostró acidemia leve por acidosis respiratoria e hipoxemia parcialmente corregida y lactato
elevado, se enviaron muestras a laboratorio para exámenes séricos (Tabla N°1). Se
planteó los diagnósticos de insuficiencia respiratoria hipoxémica – hipercapnica probablemente atribuido
a proceso neumónico, trastorno del sensorio a descartar hemorragia intracerebral por traumatismo
encefalocraneano. Se colocó vía periférica e infusión de solución salina a goteo y se procedió a
intubación utilizando fentanilo, midazolam y se conectó a ventilación mecánica con parámetros
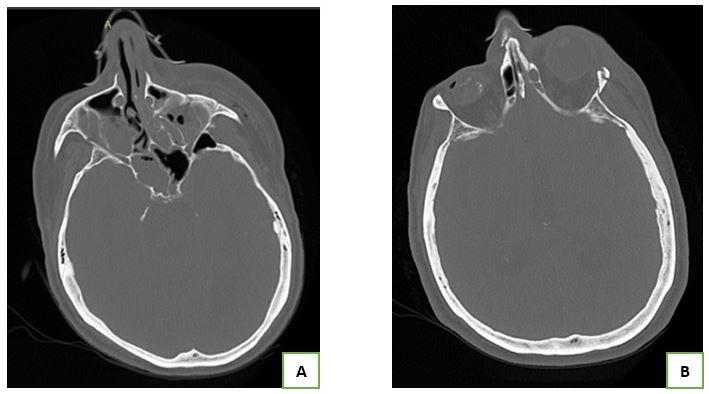
protectivos. Se trasladó a sala de imágenes, se realizó tomografía cerebral y torácica sin contraste, la
cual no mostró lesión isquémica ni hemorrágica cerebral aguda, el parénquima pulmonar sin infiltrados ni
efusión pleural (Figura N°1).

B) Tomografía de cerebro sin contraste, no se evidencia signos de isquemia ni hemorragia. aguda.
A pesar de no recibir fármacos sedantes, persiste con trastorno de conciencia, además se evidenció pico febril de 38.5 °C. Los exámenes de laboratorio mostraron leucocitosis y neutrofilia (Tabla N°1) y se le reevaluó detalladamente para ubicar el foco probable de infección. Al examen físico no se evidencia cambios respecto al ingreso, y no se encontró signos meníngeos. Al no ser objetivo el foco infeccioso, se consultó con el radiólogo para evaluar detalladamente las imágenes tomográficas el cuál evidenció en la reconstrucción tridimensional fractura de pared lateral de orbita izquierda y seno maxilar del mismo lado acompañado de hemoseno, asociado a cambios sugestivos de proceso inflamatorio del tejido adyacente (Figura N°2). Con los hallazgos se decide realizar punción lumbar e inicio de corticoides y cobertura antibiótica de amplio espectro (ceftriaxona + vancomicina + ampicilina), se obtiene líquido cefalorraquídeo (LCR) turbio con presión de apertura 35 cm H2O, se envió muestras para cultivos y citoquímico.
B) Fractura de pared lateral de órbita izquierda. aguda.
Tabla 1. Resultados de laboratorio.
| Prueba | Resultados | Referencia |
|---|---|---|
| Gases arteriales | ||
| FiO2 | 0.4 | |
| PO2 | 67 mmHg | 86 – 100 |
| PCO2 | 47 mmHg | 35 – 45 |
| PH | 7.3 | 7.35 – 7.45 |
| HCO3 | 21 mmol/L | 22 – 26 |
| Lactato | 5.2 mmol/L | 0.5 – 1.6 |
| Hemograma | ||
| Leucocitos | 36.04 k/ul | 4.00 - 11.00 |
| Neutrófilos | 92.9 % | 40 – 74 |
| Hemoglobina | 13.7g/dl | 14 -18 |
| Hematocrito | 42.1 % | 42 – 52 |
| Plaquetas | 380 k/l | 130 – 400 |
| Bioquímica y electrolitos | ||
| Creatinina | 0.92 mg/dl | 0.6 - 1.1 |
| Glucosa | 279 mg/dl | 74 – 106 |
| Úrea | 39.9 mg/dl | 22 – 55 |
| Potasio | 2.99 mmol/L | 3.5 - 5.5 |
| Sodio | 149.4 mmol/L | 132 – 146 |
| Cloro | 101.9 mmol/L | 99 – 109 |
| Examen de orina | Negativo | |
El paciente cursó con hipotensión arterial, iniciando bolo de fluidos, sin obtener respuesta se procede a la infusión de norepinefrina hasta obtener una presión arterial media adecuada. Se obtiene resultados de citoquímico y lactato de LCR (Tabla N°2), el cual muestra células a predominio polimorfonucleares, hipoglucorraquia e proteinorraquia, lactato significativamente elevado.
Tabla 2. Resultados de laboratorio de LCR.
| Prueba | Resultados | Referencia |
|---|---|---|
| Citoquímico de LCR | ||
| Color | Xantocrómico | |
| Aspecto | Turbio | |
| Glucosa | 1 mg/dl | 45 – 80 |
| Proteínas | 898.5 mg/dl | 15 – 40 |
| RCTO, Leucocitario | 1120 cel x mm3 | |
| PMN | 95 % | |
| Mononucleares | 5 % | |
| Lactato | 23 mmol/L | |
Se replanteó los diagnósticos de shock séptico por meningoencefalitis secundario a fractura de seno maxilar – órbita. Se optimizó la fluidoterapia y se continuó con la titulación de vasoactivos hasta la estabilización, fue trasladado a la unidad de neurocríticos para continuar con el tratamiento y monitoreo. Tres días se corroboró el cultivo positivo para Estreptococo Pneumoniae; al momento el paciente continúa en el área de hospitalización culminando tratamiento por neumonía intrahospitalaria, estable sin requerimiento de oxígeno suplementario.
DISCUSIÓN
Es frecuente que la identificación de los pacientes con compromiso hemodinámico en las salas de
emergencias sea discriminada por la existencia de alteración en la presión arterial, sin embargo; es
evidente que muchos pacientes cursan con signos de hipoperfusión tisular en el examen físico,
elevaciones significativas del lactato y niveles normales de presión arterial; por ende, dificulta la
identificación temprana y manejo oportuno, siendo mayor la mortalidad en este grupo de pacientes(3). El médico de emergencias debe ser juicioso al momento de valorar el
compromiso de las vías respiratorias y la existencia de signos de hipoperfusión tisular e instaurar un
manejo apropiado en las primeras horas hasta garantizar la estabilización hemodinámica y proceder de
manera más exhaustiva a la búsqueda de la causa del shock (1). Actualmente
dentro de la evaluación sistematizada del paciente con shock se ha introducido métodos diagnósticos
rápidos a la cabecera del paciente, el ultrasonido es una herramienta útil utilizada por los médicos de
emergencia para la evaluación no invasiva y clasificación del perfil hemodinámico del paciente con
shock, el mismo; permite reducir el diagnóstico diferencial y aumentar la precisión diagnóstica para un
manejo oportuno(7)(8). No todos los centros cuentan
con esta herramienta, en el caso revisado no se logró realizar una evaluación ultrasonográfica, además
por la presencia de valores normales de presión arterial y subestimando los signos de hipoperfusión
tisular no se direccionó un adecuado abordaje diagnóstico y terapéutico. El shock distributivo es uno de
los tipos de shock más frecuentes reportados (2), los focos infecciosos más
frecuentemente descritos son respiratorio 42.1%, gastrointestinal 31.4%, genitourinario 6.1% y no se
encuentra foco infeccioso en la valoración inicial en el 11% de los pacientes, una proporción menor 1.5%
se le atribuye a infecciones del sistema nervioso central (9). Es importante
evaluar las fuentes ocultas de infección realizando una historia clínica completa, un examen físico
exhaustivo y de ser necesario imagenología avanzada(1). En el caso presentado,
el antecedente de traumatismo craneoencefálico reciente, orientó a la sospecha de probable compromiso
del sistema nervioso central, a pesar de la inexistencia de compromiso meníngeo – parenquimal en el
examen físico, por otro lado, sólo se reporta la triada clásica de fiebre – rigidez nuca – estado mental
alterado en el 41 – 51% de los casos, lo que la ausencia de estos hallazgos no puede usarse para
descartar la posibilidad de meningitis bacteriana (10); se reportó que la
incidencia de meningitis post TEC varia del 0.2 % - 17.8% y aumenta significativamente en presencia de
fractura de base de cráneo, neumoencéfalo, pérdida de líquido cefalorraquídeo (11) , con una mortalidad elevada del 29 – 57.9% (12).
Actualmente algunas revisiones intentan introducir un nuevo sistema de clasificación para el
shock séptico de acuerdo con el uso de vasoactivos y lactato sérico, sin embargo; la evidencia no es
suficiente (5). No se encontró diferencias en la mortalidad en los perfiles de
shock séptico descritos “shock séptico clásico” – “shock críptico” (5), sin
embargo; los pacientes con niveles de lactato de 2.5 – 4 mmol/L tiene una aumento en el riesgo de muerte
de 2.2 y aquellos con lactato ≥4 mmol/L tiene un riesgo de 7.1 veces mayor (6).
CONCLUSIÓN
El reto del emergenciólogo o médico de emergencias es identificar precozmente a los pacientes que cursan con signos de hipoperfusión tisular, sin alteración de los valores de presión arterial; la historia clínica dirigida a la búsqueda de antecedentes o factores desencadenantes, examen clínico enfocado y la ayuda de herramientas como el ultrasonido son esenciales en la evaluación del paciente con shock. La importancia del diagnóstico oportuno y evitar el empeoramiento hemodinámico donde es evidente la alteración de los niveles de presión arterial, mejora significativamente el pronóstico. El shock críptico como entidad clínica recientemente descrita permitirá identificar tempranamente pacientes con shock sin compromiso hemodinámico importante y así instaurar un manejo precoz y reducir la morbimortalidad de los pacientes.
Contribuciones de Autoría: RAG participó en la concepción, diseño del artículo, redacción
y aprobación del informe final. Además, SST, SMS y AOO han participado en la recolección de
datos de la historia clínica y aprobación del informe final.
Financiamiento: Autofinanciado.
Conflictos de intereses: Los autores declaran no tener conflicto de intereses
Recibido: 13 de mayo 2021
Aprobado: 11 de julio 2021
Correspondencia: Ricardo Jonathan Ayala García
Dirección: Av Prolongación Iquitos 1542. Dpto 1503, Lince, Lima, Perú.
Teléfono: 961066414
Correo: jag-mrng@hotmail.com, ricardo.ayala@unmsm.edu.pe
REFERENCIAS BIBLIOGRÁFICAS
