ARTICULO ORIGINAL
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2023 - Universidad Ricardo Palma10.25176/RFMH.v23i4.6031
FACTORES ASOCIADOS A COMPLICACIONES DESPUÉS DE DUODENOPANCREATECTOMÍA CEFÁLICA (CIRUGÍA DE WHIPPLE) EN UN CENTRO ESPECIALIZADO
FACTORS ASSOCIATED WITH POSTOPERATIVE COMPLICATIONS AFTER PANCREATODUODENECTOMY (WHIPPLE PROCEDURE) IN A SPECIALIZED CENTER
Jorge Cornejo
 1
Lucy E. Correa-Lopez
1
Lucy E. Correa-Lopez
 1
José Cornejo
1
José Cornejo
 1
Mariela Vargas
1
Mariela Vargas
 1
Belkys Figueroa-Depablos
1
Belkys Figueroa-Depablos
 1
Cesar Rodriguez
1
Cesar Rodriguez
 2
2
1 Instituto de Investigaciones en Ciencias Biomédicas, Universidad Ricardo Palma, Lima, Perú.
2 Servicio Cirugía de Páncreas, Hospital Edgardo Rebagliati Martins. Lima, Perú.
RESUMEN
Introducción:
La cirugía de Whipple, también conocida como duodenopancreatectomía cefálica (DPC), es un procedimiento muy usado para varios tipos de cáncer peri ampular. Objetivos: Establecer los factores asociados a la evolución con complicaciones post DPC en el Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins en Lima, Perú.
Métodos:
Se realizó un estudio observacional, cuantitativo, analítico, transversal y retrospectivo en 81 pacientes durante el período comprendido entre enero de 2017 hasta diciembre de 2019, quienes fueron sometidos a una DPC. La variable dependiente fueron las complicaciones postquirúrgicas y las independientes fueron indicadores preoperatorios, perioperatorios y post operatorios. Se revisaron las historias clínicas. Se realizó regresión logística para hallar los OR crudos y ajustados.
Resultados:
La media de la edad fue 65,97±10,14 y el sexo más frecuente fue el masculino. La complicación más frecuente fue la fístula pancreática (34,6%). Los factores asociados a complicaciones post DPC fueron el sexo masculino (ORa: 4,46, IC95%: 1,35-14,77), ampuloma (ORa: 6,92, IC95%: 1,75-27,48) y la consistencia blanda del páncreas (ORa: 4,52, IC95%: 0,07-0,58).
Conclusiones:
Los factores asociados a complicaciones en la evolución post DPC fueron el sexo masculino, el ampuloma, y la consistencia blanda del páncreas.
Palabras clave: Perú, Factores asociados, Evolución con complicaciones, Duodenopancreatectomía cefálica. (Fuente: DeCS- BIREME)
ABSTRACT
Introduction: Whipple procedure, also known as pancreatoduodenectomy (PD), is a widely used procedure for several types of peri-ampullary cancer. Objectives: To establish the factors associated with postoperative complications after PD in the Pancreas Surgery Service of the Edgardo Rebagliati Martins National Hospital in Lima, Peru.
Methods: An observational, quantitative, analytical, cross-sectional, and retrospective study was carried out on 81 patients during the period from January 2017 to December 2019, who underwent PD. The dependent variable was postoperative complications and the independent variables were preoperative, perioperative, and postoperative variables. The medical records were reviewed. Logistic regression was performed to find the crude and adjusted ORs.
Results: The mean age was 65.97±10.14 and the majority of patients were male. The most common postoperative complication was pancreatic fistula (34.6%). Factors associated with postoperative complications after PD were male sex (aOR: 4.46, 95% CI: 1.35-14.77), ampullary cancer (aOR: 6.92, 95% CI: 1.75-27.48), and soft consistency of the pancreas (aOR: 4.52, 95% CI: 0.07-0.58).
Conclusions: The factors associated with postoperative complications after PD were male sex, ampulloma, and soft consistency of the pancreas.
Keywords: Peru, Associated factors, Postoperative complications, Pancreatoduodenectomy. (Source: MESH-NLM)
INTRODUCCIÓN
La cirugía de Whipple, también conocida como duodenopancreatectomía cefálica (DPC), es un procedimiento que se realiza en diversos centros especializados alrededor del mundo y es llevado a cabo por cirujanos altamente experimentados (1). Este tratamiento es considerado la opción preferente para tumores benignos y malignos del páncreas, así como para neoplasias que afectan la región periampular, incluyendo el colangiocarcinoma ductal, el ampuloma, el adenocarcinoma duodenal y el adenocarcinoma de páncreas (2) Sin embargo, el tratamiento quirúrgico conlleva una alta tasa de complicaciones posquirúrgicas, lo que resulta en un pronóstico desalentador (3).
La mortalidad perioperatoria asociada con la cirugía pancreática ha disminuido significativamente en las últimas décadas, situándose por debajo del 5% en centros médicos de gran volumen. A pesar de esta mejora, la tasa de complicaciones sigue siendo alta, superando el 30%(4). Esta notable mejora en la supervivencia de los pacientes se debe al perfeccionamiento de las técnicas quirúrgicas, lo que ha llevado a un mejor manejo perioperatorio y a una reducción en las complicaciones (5). A pesar de ello, la morbimortalidad todavía está estrechamente vinculada a factores preoperatorios, intraoperatorios y postoperatorios(6).
Las complicaciones postoperatorias de la cirugía de Whipple incluyen fístula biliar, retraso en el vaciamiento gástrico, hemorragia post DPC y fístula pancreática, siendo esta última la más común según la mayoría de los estudios (7). Se ha reportado que niveles elevados del marcador CA 19.9, el tamaño y el grado del tumor son factores de riesgo significativos para una supervivencia reducida tras la cirugía de Whipple. Por lo tanto, estos deben considerarse en la selección de pacientes candidatos al procedimiento quirúrgico para mejorar su evolución (8).
Dada la complejidad del procedimiento y sus potenciales complicaciones, es esencial que los profesionales de la salud mantengan una comprensión profunda y actualizada del tema. Este conocimiento es importante, ya que el procedimiento implica costos significativos para el sistema de salud, debido al uso de instrumentos quirúrgicos especializados y a la necesidad de cuidados postoperatorios intensivos. Esto incluye una estancia en la Unidad de Cuidados Intensivos (UCI) y un tiempo prolongado de hospitalización para realizar una serie de exámenes, asegurando así que el paciente sea dado de alta en buen estado de salud (9). Por todo esto, el objetivo del estudio fue determinar los asociados a la evolución con complicaciones post DPC en el Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins de Lima, Perú.
MÉTODOS
Diseño y área de Estudio
Se realizó un estudio observacional, cuantitativo, analítico, transversal y retrospectivo en el Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins
Población y muestra
Durante el período de enero del 2017 a diciembre del 2019 hubo 81 pacientes con diagnóstico de adenocarcinoma de páncreas, ampuloma, colangiocarcinoma distal, carcinoma duodenal y tumor quístico del páncreas que fueron sometidos a una DPC. Se incluyeron a todos los pacientes sometidos a cirugía, se consideró la exclusión de pacientes fallecidos durante la cirugía o que hayan sido sometidos a procedimientos quirúrgicos adicionales no relacionados con la DPC durante el mismo período de hospitalización; empero no hubo necesidad de excluir a ningún paciente. Se trabajo con toda la población comprendida en el periodo de estudio, por lo que no se realizó muestreo. El cálculo de potencia estadística, con una frecuencia esperada de la exposición de ampuloma como causa de cirugía de 36,4% (10), un nivel de confianza del 95% para el tamaño de muestra usado, fue de 88% para encontrar un OR de 6,92.
Variables e instrumentos
Las variables se clasificaron en tres categorías: preoperatorias, perioperatorias y postoperatorias. Las preoperatorias incluyen edad, sexo, causa de cirugía, historia médica (consumo de alcohol, consumo de tabaco, cirugías previas y pancreatitis aguda), comorbilidades (hipertensión arterial y diabetes mellitus), y valores de laboratorio (CA 19-9 y albúmina). Las variables perioperatorias abarcan el tiempo operatorio, pérdida de sangre, tipo de anastomosis pancreática, transfusiones sanguíneas y consistencia del páncreas. Finalmente, las postoperatorias comprenden las complicaciones postoperatorias, reoperaciones, días de hospitalización y días de estancia en la Unidad de Cuidados Intensivos. El instrumento de recolección de datos fue una ficha de recolección creada ad hoc para el estudio y se usó la técnica de la documentación a partir de las historias clínicas.
Procedimientos
Los datos fueron extraídos de las historias clínicas que se obtuvieron a partir del libro de programaciones quirúrgicas del Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins. Se incluyeron todos los pacientes post operados porque cumplían con los criterios previamente descritos.
Análisis de estadísticos
En el análisis estadístico descriptivo, se emplearon métodos diferentes para el tratamiento de los datos en función de su naturaleza. Para las variables cualitativas, se calcularon frecuencias y porcentajes a fin de describir la distribución de estas variables en la muestra estudiada. En el caso de las variables cuantitativas, se utilizaron medidas de tendencia central y de dispersión para proporcionar una visión más detallada de estas características en el conjunto de datos.
Además, se llevó a cabo un análisis inferencial utilizando la prueba de regresión logística, tanto bivariada como multivariada. Lo que permitió estimar los odds ratios (OR) crudos y ajustados, junto con sus respectivos intervalos de confianza del 95%. Se consideró que un valor p inferior a 0,05 era estadísticamente significativo. El análisis fue realizado en SPSS Statistics versión 25.0 (IBM Corp.).
Aspectos Éticos
La investigación se realizó cumpliendo con los principios éticos de la Declaración de Helsinki, protegiendo la privacidad y confidencialidad de los datos de los participantes. Se registró el proyecto en el Instituto de Investigación en Ciencias Biomédicas de la Universidad Ricardo Palma (11) y obtuvo la aprobación del Comité de Ética del Hospital Nacional Edgardo Rebagliati Martins, como se refleja en la Carta N° 111-GRPR-ESSALUD-2020.
RESULTADOS
Durante el período de estudio, se realizaron 81 duodenopancreatectomías, las cuales cumplieron con los criterios de selección descritos. En la Tabla 1 se resume las características preoperatorias e intraoperatorias de pacientes sometidos a DPC en el Hospital Nacional Edgardo Rebagliati Martins. Destacan la edad media de 65,97 años, con un rango más común de 45-65 años (48,1%). En términos de sexo, los hombres representaron el 53,1%. La causa más frecuente de cirugía fue el ampuloma (40,7%), seguida del adenocarcinoma pancreático (25,9%). En intraoperatorio, la mayoría presentó una consistencia de páncreas blanda (55,6%) y se empleó principalmente la técnica de anastomosis pancreática Blumgart (96,3%). El tiempo operatorio medio fue de 382,09 minutos, y la pérdida sanguínea promedio fue 596,29 ml, con un 39,5% de los pacientes recibiendo transfusiones.
En la Tabla 2 se puede ver que 54,3% de los pacientes no presentaron complicaciones postoperatorias, mientras que la fístula pancreática fue la más común (34,6%). La reoperación fue necesaria en solo el 4.9% de los casos. La estancia hospitalaria promedió 15,02 días, con 27,2% de los pacientes hospitalizados por más de 16 días. En la UCI, el tiempo promedio fue de 3,79 días, con 38,3% de los pacientes permaneciendo más de 4 días.
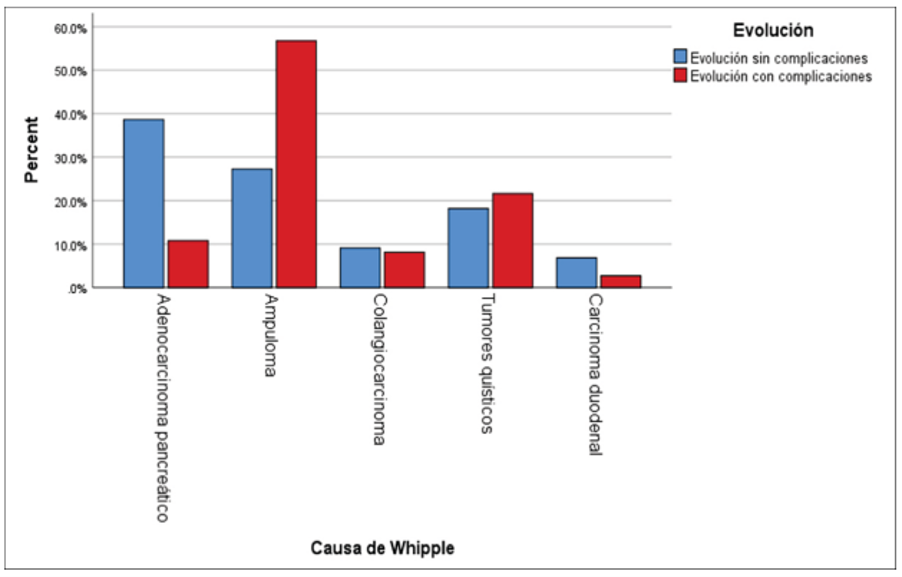
En la Figura 1 se compara la presencia de complicaciones de los pacientes sometidos a DPC, estratificada según la causa de la intervención quirúrgica. La causa que presentó el mayor porcentaje de evolución con complicaciones fue el ampuloma (63.6%), seguida por los tumores quísticos del páncreas (50%) y adenocarcinoma pancreático. Por otro lado, el colangiocarcinoma y el carcinoma duodenal mostraron los menores porcentajes de complicaciones.
En la tabla 3 se puede observar que, en el análisis bivariado, los factores asociados a complicaciones en la evolución de pacientes sometidos a DPC fueron principalmente la causa de Whipple y la consistencia del páncreas. Específicamente, el ampuloma se asoció significativamente con un aumento en las complicaciones comparado con el adenocarcinoma pancreático (OR: 7,44, IC 95%: 2,03-27,28, p=0,002). Además, la consistencia blanda del páncreas se relacionó con un mayor riesgo de complicaciones postoperatorias (OR: 4,94, IC 95%: 0,08-0,53, p=0,001). Además, la reoperación se asoció significativamente con complicaciones, con un número notablemente mayor de casos en el grupo con complicaciones (10.8%) en comparación con aquellos sin complicaciones (0%, p=0.025). Además, una estadía hospitalaria de 16 días o más mostró una fuerte asociación con las complicaciones postoperatorias (OR: 14.43, IC 95%: 0.02-0.26, p<0.001) (Tabla 4).
En la tabla 5 se puede observar que, el sexo masculino mostró una asociación significativa con un aumento en el riesgo de complicaciones (ORa: 4,46, IC 95%: 1,35-14,77, p=0,014). Además, los pacientes con ampuloma tuvieron significativamente mayor frecuencia de complicaciones en comparación con aquellos con adenocarcinoma pancreático (OR: 6,92, IC 95%: 1,75-27,48, p=0,006). La consistencia blanda del páncreas también se asoció de manera significativa con mayores complicaciones (OR: 4,52, IC 95%: 0,07-0,58, p=0,003).
|
Variables |
n (%) o Media±DE |
||||||
|---|---|---|---|---|---|---|---|
|
Edad (media) |
65,97 ± 10,14 |
||||||
|
Edad (años) |
|||||||
|
45-65 años |
39 (48,1%) |
||||||
|
66-75 años |
26 (32,1%) |
||||||
|
76-85 años |
16 (19,8%) |
||||||
|
Sexo |
|||||||
|
Masculino |
43 (53,1%) |
||||||
|
Femenino |
38 (46,9%) |
||||||
|
Causa de cirugía |
|||||||
|
Adenocarcinoma pancreático |
21 (25,9%) |
||||||
|
Ampuloma |
33 (40,8%) |
||||||
|
Colangiocarcinoma |
7 (8,6%) |
||||||
|
Tumor quístico del páncreas |
16 (19,8%) |
||||||
|
Carcinoma duodenal |
4 (4,9%) |
||||||
|
Consumo de Alcohol |
|||||||
|
Sí |
19 (23,5%) |
||||||
|
No |
62 (76,5%) |
||||||
|
Consumo de Tabaco |
|||||||
|
Sí |
12 (14,8%) |
||||||
|
No |
69 (85,2%) |
||||||
|
Cirugías Previas |
|||||||
|
Sí |
40 (49,4%) |
||||||
|
No |
41 (50,6%) |
||||||
|
Pancreatitis Aguda |
|||||||
|
Sí |
9 (11,1%) |
||||||
|
No |
72 (88,9%) |
||||||
|
Hipertensión Arterial |
|||||||
|
Sí |
31 (38,3%) |
||||||
|
No |
50 (61,7%) |
||||||
|
Diabetes Mellitus |
|||||||
|
Sí |
20 (24,7%) |
||||||
|
No |
61 (75,3%) |
||||||
|
Ca 19.9 |
|||||||
|
≥400 U/ml |
16 (19,8%) |
||||||
|
< 400 U/ml |
65 (80,2%) |
||||||
|
Albúmina sérica |
|||||||
|
≥3.5 mg/ml |
53 (65,4%) |
||||||
|
< 3.5 mg/ml |
28 (34,6%) |
||||||
|
Consistencia del pancreas |
|||||||
|
Blanda |
45 (55,6%) |
||||||
|
Firme |
36 (44,4%) |
||||||
|
Tipo de anastomosis pancreática |
|||||||
|
Gástrica |
3 (3,7%) |
||||||
|
Blumgart |
78 (96,3%) |
||||||
|
Tiempo operatorio (media) |
382,09 ± 93,61 |
||||||
|
Tiempo Operatorio |
|||||||
|
≥ 4 horas |
78 (96,3%) |
||||||
|
< 4 horas |
3 (3,7%) |
||||||
|
Pérdida sanguínea (media) |
596,29 ± 500,11 |
||||||
|
Pérdida sanguínea |
|||||||
|
≥ 1000 cc |
11 (13,6%) |
||||||
|
< 1000 cc |
70 (86,4%) |
||||||
|
Transfusiones sanguíneas |
|||||||
|
No transfusiones |
41 (50,6%) |
||||||
|
≥ 2 paquetes globulares |
32 (39,5%) |
||||||
|
< 2 paquetes globulares |
8 (9,9%) |
DE: Desviación estándar
|
Variables |
n (%) o Media±DE |
||||||
|---|---|---|---|---|---|---|---|
|
Complicaciones post DPC |
|||||||
|
Ninguna |
44 (54,3%) |
||||||
|
Fístula Pancreática |
28 (34,6%) |
||||||
|
Retardo del Vaciamiento Gástrico |
3 (3,7%) |
||||||
|
Hemorragia post DPC |
4 (4,9%) |
||||||
|
Fístula Biliar |
2 (2,5%) |
||||||
|
Reoperación |
|||||||
|
Sí |
4 (4,9%) |
||||||
|
No |
77 (95,1%) |
||||||
|
Días de hospitalización (media) |
15,02 ± 9,04 |
||||||
|
Días de hospitalización |
|||||||
|
≥ 16 días |
22 (27,2%) |
||||||
|
< 16 días |
59 (72,8%) |
||||||
|
Días en UCI (media) |
3,79 ± 2,98 |
||||||
|
Días en UCI |
|||||||
|
≥ 4 días |
31 (38,3%) |
||||||
|
< 4 días |
50 (61,7%) |
DPC: Duodenopancreatectomía cefálica. UCI: Unidad de Cuidados Intensivos
|
VARIABLES |
Evolución post duodenopancreatectomía cefálica |
p* |
OR |
IC 95% |
|||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Con complicaciones |
Sin complicaciones |
||||||||||||||||||||||
|
n |
% |
n |
% |
||||||||||||||||||||
|
Edad |
45-65 |
20 |
54,1% |
19 |
43,2% |
Cat. de referencia |
|||||||||||||||||
|
66-75 |
11 |
29,7% |
15 |
34,1% |
0,479 |
0,70 |
0,26 - 1,89 |
||||||||||||||||
|
76-85 |
6 |
16,2% |
10 |
22,7% |
0,570 |
0,57 |
0,17-1,88 |
||||||||||||||||
|
Causa de Whipple |
Adenocarcinoma pancreático |
4 |
10,8% |
17 |
38,6% |
Cat. de referencia |
|||||||||||||||||
|
Ampuloma |
21 |
56,8% |
12 |
27,3% |
0,002 |
7,44 |
2,03-27,28 |
||||||||||||||||
|
Colangiocarcinoma |
3 |
8,1% |
4 |
9,1% |
0,220 |
3,19 |
0,50-20,30 |
||||||||||||||||
|
Tumores quísticos |
8 |
21,6% |
8 |
18,2% |
0,053 |
4,25 |
0,98-18,39 |
||||||||||||||||
|
Carcinoma duodenal |
1 |
2,7% |
3 |
6,8% |
0,786 |
1,42 |
0,12-17,46 |
||||||||||||||||
|
Sexo |
Masculino |
24 |
64,9% |
19 |
43,2% |
0,051 |
2,43 |
0,99-5,98 |
|||||||||||||||
|
Femenino |
13 |
35,1% |
25 |
56,8% |
Cat. de referencia |
||||||||||||||||||
|
Consumo de alcohol |
Sí |
9 |
24,3% |
10 |
22,7% |
0,866 |
1,09 |
0,39-3,06 |
|||||||||||||||
|
No |
28 |
75,7% |
34 |
77,3% |
Cat. de referencia |
||||||||||||||||||
|
Consumo de Tabaco |
Sí |
4 |
10,8% |
8 |
18,2% |
0,352 |
0,55 |
0,15-1,98 |
|||||||||||||||
|
No |
33 |
89,2% |
36 |
81,8% |
Cat. de referencia |
||||||||||||||||||
|
Cirugías previas |
Sí |
18 |
48,6% |
22 |
50,0% |
0,904 |
0,95 |
0,4-2,27 |
|||||||||||||||
|
No |
19 |
51,4% |
22 |
50,0% |
Cat. de referencia |
||||||||||||||||||
|
Pancreatitis Aguda |
Sí |
4 |
10,8% |
5 |
11,4% |
0,937 |
0,95 |
0,23-3,81 |
|||||||||||||||
|
No |
33 |
89,2% |
39 |
88,6% |
Cat. de referencia |
||||||||||||||||||
|
Hipertensión Arterial |
Sí |
12 |
32,4% |
19 |
43,2% |
0,321 |
0,63 |
0,25-1,57 |
|||||||||||||||
|
No |
25 |
67,6% |
25 |
56,8% |
Cat. de referencia |
||||||||||||||||||
|
Diabetes Mellitus |
Sí |
7 |
18,9% |
13 |
29,5% |
0,269 |
0,56 |
0,2-1,58 |
|||||||||||||||
|
No |
30 |
81,1% |
31 |
70,5% |
Cat. de referencia |
||||||||||||||||||
|
CA19.9 |
≥400 U/ml |
8 |
21,6% |
8 |
18,2% |
0,699 |
1,24 |
0,27-2,41 |
|||||||||||||||
|
< 400 U/ml |
29 |
78,4% |
36 |
81,8% |
Cat. de referencia |
||||||||||||||||||
|
Albúmina |
≥3.5 mg/ml |
26 |
70,3% |
27 |
61,4% |
0,401 |
1,49 |
0,27-1,70 |
|||||||||||||||
|
< 3.5 mg/ml |
11 |
29,7% |
17 |
38,6% |
Cat. de referencia |
||||||||||||||||||
|
Consistencia del páncreas |
Blanda |
28 |
75,7% |
17 |
38,6% |
0,001 |
4,94 |
0,08-0,53 |
|||||||||||||||
|
Firme |
9 |
24,3% |
27 |
61,4% |
Cat. de referencia |
||||||||||||||||||
|
Tipo de anastomosis pancreática |
Gástrica |
1 |
2,7% |
2 |
4,5% |
0,662 |
0,58 |
0,15-19,70 |
|||||||||||||||
|
Blumgart |
36 |
97,3% |
42 |
95,5% |
Cat. de referencia |
||||||||||||||||||
|
Tiempo operatorio |
≥4 horas |
36 |
97,3% |
42 |
95,5% |
0,662 |
1,71 |
0,05-6,70 |
|||||||||||||||
|
< 4 horas |
1 |
2,7% |
2 |
4,5% |
Cat. de referencia |
||||||||||||||||||
|
Pérdida sanguínea |
≥1000 cc |
7 |
18,9% |
4 |
9,1% |
0,198 |
2,33 |
0,12-1,60 |
|||||||||||||||
|
<1000 cc |
30 |
81,1% |
40 |
90,9% |
Cat. de referencia |
||||||||||||||||||
|
VARIABLES |
Evolución post duodenopancreatectomía cefálica |
p* |
OR |
IC 95% |
|||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Con complicaciones |
Sin complicaciones |
||||||||||||||||||||||
|
n |
% |
n |
% |
||||||||||||||||||||
|
Reoperación |
Sí |
4 |
10,8% |
0 |
0,0% |
0,025 |
--- |
--- |
|||||||||||||||
|
No |
33 |
89,2% |
44 |
100,0% |
Cat. de referencia |
||||||||||||||||||
|
Días de Hospitalización |
≥16 días |
19 |
51,4% |
3 |
6,8% |
<0,001 |
14,43 |
0,02-0,26 |
|||||||||||||||
|
<16 días |
18 |
48,6% |
41 |
93,2% |
Cat. de referencia |
||||||||||||||||||
|
Días en UCI |
≥4 días |
16 |
43,2% |
15 |
34,1% |
0,399 |
1,47 |
0,28-1,67 |
|||||||||||||||
|
<4 días |
21 |
56,8% |
29 |
65,9% |
Cat. de referencia |
||||||||||||||||||
|
VARIABLES |
p* |
OR |
IC 95% |
||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Sexo |
Masculino |
0,014 |
4,46 |
1,35-14,77 |
|||||||||||||||||||
|
Femenino |
Cat. de referencia |
||||||||||||||||||||||
|
Causa de Whipple |
Adenocarcinoma pancreático |
0,072 |
Cat. de referencia |
||||||||||||||||||||
|
Ampuloma |
0,006 |
6,92 |
1,75-27,48 |
||||||||||||||||||||
|
Colangiocarcinoma |
0,529 |
1,86 |
0,27-12,86 |
||||||||||||||||||||
|
Tumores quísticos |
0,056 |
4,61 |
0,96-22,15 |
||||||||||||||||||||
|
Carcinoma duodenal |
0,596 |
2,06 |
0,14-30,01 |
||||||||||||||||||||
|
Consistencia del páncreas |
Blanda |
0,003 |
4,52 |
0,07-0,58 |
|||||||||||||||||||
|
Firme |
Cat. de referencia |
||||||||||||||||||||||
DISCUSIÓN
Se encontró una edad promedio de 65.97 años y un predominio masculino del 53.1%, similar a lo observado por Junrungsee en Tailandia (12) y Distler en Alemania (13). La neoplasia periampular más común fue el ampuloma (40.7%), seguido del adenocarcinoma pancreático (25.9%), en contraste con lo reportado en otros estudios internacionales (6, 13). Entre los hábitos nocivos, el 23.5% y 14.8% de los pacientes consumieron alcohol y tabaco respectivamente, y las comorbilidades más comunes fueron la hipertensión arterial (38.3%) y diabetes mellitus (24.7%), semejante a lo encontrado por Distler (14). Solo el 11.1% presentó antecedentes de pancreatitis aguda, similar a lo reportado por Targarona (4). Respecto a los marcadores de laboratorio, el 19.8% mostró niveles de CA 19.9 superiores a 400 U/mL, inferior al estudio de Zakaria en Egipto (8), y el 53% presentó niveles de albúmina ≥ 3.5 mg/dl, comparable con Junrungsee (12)
El 55.6% de los pacientes presentaron un páncreas de consistencia blanda intraoperatoriamente, a diferencia de lo observado por Zakaria (8). La anastomosis pancreática más común fue diferente a la reportada por Llacta (15). El tiempo operatorio promedio fue de 382.09 minutos, y la pérdida sanguínea media fue de 596.29 ml, menor a lo reportado por Pugalenthi en Nueva York (16). El 49.4% recibió transfusiones sanguíneas, alineándose con Luna en Venezuela (10). La complicación más frecuente fue la fístula pancreática (34.6%), seguida por la hemorragia postoperatoria (4.9%), similar a lo encontrado por Targarona y Dokmark (3, 17), pero diferente a Luna y Zakaria(8, 10). Solo el 4.9% requirió reoperaciones, principalmente por hemorragia postoperatoria, un porcentaje menor al reportado por Zakaria (8). Finalmente, la estancia media en UCI y hospitalización fue de 3.79 y 15.02 días respectivamente, inferior a lo observado por Distler (14).
En este estudio, observamos que los pacientes de sexo masculino presentaron un mayor odds de complicaciones en comparación con el sexo femenino, incluso en el análisis multivariado. Esta observación concuerda con los hallazgos del estudio multicéntrico dirigido por Shuichi y colaboradores, realizado en el Departamento de Cirugía de la Escuela de Medicina de la Universidad de Tohoku, Japón, durante 2011 y 2012. En dicho estudio, se identificó al sexo masculino como un factor de riesgo significativo para el desarrollo de fístula pancreática postoperatoria de Grado C y complicaciones postoperatorias graves, clasificadas como Clavien-Dindo Grado IV y V (18).
Estos hallazgos sugieren que los hombres podrían ser más susceptibles a complicaciones postoperatorias en patologías oncológicas, probablemente debido a factores como un mayor índice de masa corporal, consumo de alcohol y nicotina, que son más prevalentes en hombres que en mujeres (19). Además, las diferencias en los tratamientos recibidos, como la radioquimioterapia neoadyuvante más frecuente en hombres, podrían influir en los resultados postoperatorios. La comprensión de estas diferencias es crucial para desarrollar estrategias quirúrgicas y de manejo postoperatorio más personalizadas y mejorar los resultados en pacientes de ambos géneros. Esta información es vital para avanzar hacia una medicina personalizada en oncología, mejorando tanto la calidad de la atención como los resultados de salud en pacientes con cáncer periampular u otros tipos.
A su vez, se obtuvo que 63.6% (n=21) de los pacientes con diagnóstico de ampuloma tuvieron una evolución con más complicaciones, cuando se comparaba con el adenocarcinoma pancreático, en el análisis multivariado ajustado por sexo y consistencia del páncreas. Resultado que es similar con el obtenido por Feng y colaboradores realizado en el Hospital de Cáncer de Zhejiang en China, donde se observó que pacientes con el diagnóstico de Ampuloma tuvieron un mayor porcentaje de complicaciones, y de estas, la más frecuente fue la fístula pancreática (20). Por otro lado, un estudio de Yifei Yang y colaboradores reveló que el carcinoma ampular de Vater aumenta significativamente el riesgo de fístula pancreática postoperatoria clínicamente relevante después de la pancreaticoduodenectomía. Esta investigación encontró que el carcinoma ampular de Vater fue un factor de riesgo independiente para el desarrollo de esta complicación (21).
Además, otro estudio auditó 532 casos consecutivos de duodenopancreatectomía, identificando que la fístula pancreática postoperatoria es una de las complicaciones más desafiantes, asociada con una mortalidad y morbilidad sustanciales. En este estudio, se observó que factores como el tipo de anastomosis pancreático-yeyunal, el diámetro del conducto pancreático y la pérdida de sangre intraoperatoria fueron factores de riesgo independientes para el desarrollo de fístula pancreática postoperatoria (22). Estos hallazgos son de gran importancia. Subrayan la necesidad de una evaluación preoperatoria más detallada y un enfoque quirúrgico adaptado para pacientes con carcinoma ampular de Vater, dadas sus implicaciones en el aumento de la morbilidad y la mortalidad. Comprender estos factores de riesgo y aplicar estrategias para mitigarlos puede mejorar significativamente los resultados postoperatorios y la calidad de vida de los pacientes. Además, estos hallazgos refuerzan la necesidad de una investigación continua para desarrollar técnicas quirúrgicas más seguras y efectivas para este grupo específico de pacientes.
Con respecto a la consistencia del páncreas, se obtuvo que los pacientes con páncreas de consistencia blanda tuvieron más complicaciones en comparación con los pacientes que tuvieron un páncreas de consistencia firme. Esta observación coincide con los hallazgos del estudio llevado a cabo por Rungsakulkij y colaboradores en el Hospital Ramathibodi de Tailandia entre enero de 2001 y diciembre de 2016. En este estudio, se determinó que la consistencia blanda del páncreas era el factor de riesgo más significativo para el desarrollo de fístula pancreática (23). De manera similar, Patel y Yagnik, en su estudio realizado en el Hospital Zydus de India entre noviembre de 2012 y mayo de 2014, concluyeron que los pacientes con páncreas blando tenían una incidencia diez veces mayor de fístula pancreática en comparación con aquellos con páncreas de consistencia firme (23).
El vínculo entre la consistencia blanda del páncreas y el aumento de complicaciones postoperatorias, especialmente la fístula pancreática, es un aspecto crítico. La fístula pancreática postoperatoria es una complicación grave con significativa morbilidad y mortalidad. Estudios han demostrado que factores como la edad, género, cáncer en la cabeza del páncreas, y la presencia de un páncreas blando están asociados con un mayor riesgo de desarrollar fístulas pancreáticas postoperatorias (19). Específicamente, se ha observado que la incidencia de fístulas pancreáticas es mayor después de la pancreatectomía distal y que la severidad de estas fístulas es mayor después de la pancreaticoduodenectomía. Estos hallazgos enfatizan la importancia de una evaluación preoperatoria detallada, incluyendo la consistencia del páncreas, para predecir y, posiblemente, mitigar el riesgo de complicaciones postoperatorias en pacientes con ampuloma u otras patologías oncológicas afines. Comprender estos factores de riesgo puede ayudar a los cirujanos a prepararse mejor para posibles complicaciones y a optimizar las estrategias de manejo postoperatorio. Además, estas observaciones pueden guiar la investigación futura hacia la identificación de intervenciones preventivas y terapéuticas más efectivas para pacientes con estas características, mejorando los resultados quirúrgicos y la calidad de vida de los pacientes.
En nuestro estudio, se encontró que la totalidad de aquellos que fueron reoperados experimentaron complicaciones, evidenciando una relación estadísticamente significativa. Esta tendencia es paralela a la identificada por Targarona y colaboradores en el Hospital Nacional Edgardo Rebagliati Martins durante el periodo de octubre de 2002 a diciembre de 2006, quienes determinaron que los pacientes reoperados tenían un riesgo 11 veces mayor de presentar complicaciones en comparación con aquellos que no requirieron reintervención quirúrgica (24). Además, observamos que el 86.4% de los pacientes con más de 16 días de hospitalización tuvieron complicaciones, lo cual también es estadísticamente significativo. Este hallazgo es consistente con los resultados de Sarmiento y colaboradores en 2019, quienes señalaron como principales factores de riesgo para el desarrollo de complicaciones postoperatorias la consistencia blanda del páncreas y la hospitalización prolongada (25).
Este estudio presenta algunas limitaciones, como los inherentes a su diseño observacional y retrospectivo, que puede conllevar la posibilidad de sesgo de selección y la limitación en la inferencia causal. La inclusión de todos los pacientes sometidos a DPC sugiere una población de estudio homogénea. Sin embargo, esto también podría limitar la generalización de los resultados a otros contextos o poblaciones con características diferentes. Por otro lado, la revisión de historias clínicas podría introducir un potencial sesgo de información debido a la calidad y exactitud de los registros. Además, la dependencia de la documentación existente puede limitar la profundidad y amplitud de los datos disponibles para el análisis, como el antígeno carcinoembrionario y la proteína C reactiva; marcadores muy importantes para la evaluación pre operatoria de pacientes con neoplasias periampulares. A pesar de estas limitaciones, el estudio proporciona información valiosa sobre los factores asociados con complicaciones en el procedimiento de DPC en un contexto bastante particular como lo podría ser Lima Metropolitana.
CONCLUSIONES
Se concluye que el sexo masculino, el diagnóstico de ampuloma (frente a adenocarcinoma pancreático) y la consistencia blanda del páncreas fueron factores asociados de manera independiente con las complicaciones posoperatorias de los pacientes que fueron sometidos a DPC en el Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins del año 2017 al 2019. Siendo la más frecuente la fistula pancreática.
Agradecimientos
Agradecer a la Facultad de Medicina de la Universidad Ricardo Palma, al Servicio de Cirugía de Páncreas del Hospital Nacional Edgardo Rebagliati Martins. A los doctores Paul Perales Villaroel del Miami Cancer Research Center y a Raúl Sebastian Laines del Johns Hopkins Hospital.
Contribuciones de Autoría:
Los autores participaron en la génesis de la idea, diseño de proyecto, recolección, análisis de la información y preparación del manuscrito del presente trabajo de investigación.
Financiamiento:
Autofinanciado.
Declaración de conflictos de intereses:
Los autores declaran no tener conflicto de intereses.
Recibido:
27 de Octubre del 2023
Aprobado:
5 de Diciembre del 2023
Correspondencia:
Jorge A. Cornejo-Aguilar
Dirección:
Jr. Galicia 369, Lima, Peru.
Teléfono:
966011065
Correo electrónico:
jcornejo_17@ieee.org
Artículo publicado por la Revista de la Facultad de Medicina Humana de la Universidad Ricardo Palma. Es un articulo de acceso abierto, distribuido bajo los términos de la Licencia Creatvie Commons: Creative Commons Attribution 4.0 International, CC BY 4.0(https://creativecommons.org/licenses/by/1.0/), que permite el uso no comercial, distribucion y reproducción en cualquier medio, siempre que la obra original sea debidamente citada. Para uso comercial, por favor póngase en contacto con revista.medicina@urp.edu.pe.