CASO CLÍNICO
REVISTA DE LA FACULTAD DE MEDICINA HUMANA 2024 - Universidad Ricardo Palma10.25176/RFMH.v24i3.6434
TERAPÉUTICA QUIRÚRGICA EN DIVERTÍCULOS DUODENO-YEYUNALES HEMORRÁGICOS, REPORTE DE CASO Y REVISIÓN BIBLIOGRÁFICA.
SURGICAL THERAPY IN HEMORRHAGIC DUODENAL-JEJUNAL DIVERTICULA, CASE REPORT AND BIBLIOGRAPHIC REVIEW.
Williams Trinidad-Rodríguez
 1,a*
1,a*
José Manuel Carlos Segura-González
 1,b
1,b
Ariadna Rodríguez-Reyes
 1,a
1,a
Daniela Vidal-Santiago
 1,a
1,a
1 Instituto Mexicano del Seguro Social. Centro Médico Nacional Manuel Ávila Camacho. Puebla,
México.
a Médico Cirujano, Residente de cirugía general.
b Cirujano general adscrito al departamento de cirugía digestiva.
RESUMEN
Introducción: Los divertículos son dilataciones saculares intestinales; pueden clasificarse en
falsos o verdaderos, congénitos o adquiridos. Las complicaciones pueden ser graves, el sangrado es el
signo más característico.
Reporte de caso: Femenino 68 años, inició padecimiento con sangrado digestivo alto, estudios
endoscópicos no evidenciaron sitio de sangrado; tránsito intestinal reportó 2 divertículos duodenales.
Debido a múltiples transfusiones y hospitalizaciones se programó cirugía. Se encontraron 2 divertículos
duodenales y múltiples en yeyuno. Se realizó diverticulectomías duodenales y resección segmentaria de
yeyuno con entero-entero anastomosis. Durante posquirúrgico presentó fistula intestinal, se resolvió con
nutrición mixta.
Discusión: El tránsito intestinal evidenció divertículos como probable causa de sangrado. Al no
contar con opciones de mínima invasión como determinan las guías, se otorgó tratamiento quirúrgico menos
mórbido.
Conclusiones: En caso de falta de opciones endoscópicas o endovasculares, la intervención
quirúrgica es una opción viable, sin embargo, se debe individualizar cada caso para ofrecer la menor
tasa de morbimortalidad.
Palabras clave: Divertículos duodeno-yeyunales, hemorragia digestiva alta. Diverticulectomía.
(fuente: DeCS-BIREME)
ABSTRACT
Introduction: Diverticula are intestinal saccular dilations; They can be classified as false or
true, congenital or acquired. Complications can be serious, bleeding is the most characteristic sign.
Case report: Female, 68 years old, the condition began with upper digestive bleeding, endoscopic
studies did not show any bleeding site; intestinal transit reported 2 duodenal diverticula. Due to
multiple transfusions and hospitalizations, surgery was scheduled. Two duodenal diverticula and multiple
diverticula were found in the jejunum. Duodenal diverticulectomies and segmental resection of the
jejunum with entero-entero anastomosis were performed. During the post-surgery period she presented
intestinal fistula, which was resolved with mixed nutrition.
Discussion: Intestinal transit revealed diverticula as a probable cause of bleeding. Since there
were no minimally invasive options as determined by the guidelines, less morbid surgical treatment was
provided.
Conclusions: In the absence of endoscopic or endovascular options, surgical intervention is a
viable option; however, each case must be individualized to offer the lowest morbidity and mortality
rate.
Keywords: Duodenal-jejunal diverticula, upper gastrointestinal bleeding. Diverticulectomy.
(source: MeSH NLM)
INTRODUCCIÓN
Los divertículos son dilataciones saculares que pueden abarcar la totalidad de capas intestinales
(divertículos verdaderos) o parcialmente (pseudodivertículos). El duodeno es el segundo sitio más común
de formación después del colon. La incidencia se estima en un 22 %, generalmente cerca de la ampolla de
váter (1) y están comúnmente situados en la segunda porción duodenal en el
62 %, tercera porción 30 % y cuarta 8 %. La incidencia radiológica es del 1 – 5 % y del 11 - 22 %
incidencia por autopsia. Generalmente es descubierta después de los 40 años, no existe género que
predomine (2).
Se pueden clasificar como congénitos o adquiridos. Los divertículos duodenales congénitos son un fracaso
de la recanalización del duodeno durante la embriogénesis, dejando un diafragma que se invagina a partir
de la luz duodenal, son un hallazgo incidental poco común. Existe una teoría donde la protuberancia o
red sacular puede alargarse con el tiempo debido a la tracción mecánica ejercida por el peristaltismo y
así formar un divertículo (3).
En la mayoría de los casos el descubrimiento de estas entidades es incidental en estudios de contraste
gastrointestinal superior o autopsia. Estudios con bario muestran que hasta el 5 % de los pacientes
tendrán un divertículo duodenal. Cuando inició la era endoscópica se observaron un aumento en la
frecuencia de divertículos duodenales hasta en un 20 % (4).
Más del 90 % de los divertículos duodenales son asintomáticos, un porcentaje bajo desarrollará síntomas
los cuales van a requerir de una intervención quirúrgica. Rara vez causan síntomas, puede presentarse
dolor abdominal, distensión abdominal, náuseas, vómito y fiebre. Las complicaciones relacionadas son
raras puede incluir hemorragia, manifestaciones biliopancreáticas, obstrucción intestinal o perforación
(1, 4).
Las complicaciones de los divertículos duodenales pueden ser graves: evaginaciones (posible causa del
sangrado), obstrucción, infección, perforación y fístulas duodenales. El sangrado es el signo más
característico, siendo la perforación el menos común, menos de 20 casos notificados (2, 4).
La obstrucción es poco común y es menos común que se obstruya la Ampolla de Vater. Debido a su
localización en la región periampular también pueden desarrollar pancreatitis recurrentes, colangitis,
coledocolitiasis incluso después de una colecistectomía. Pacientes que cursaron con una colecistectomía
y además tiene divertículos duodenales, pueden cursar con estenosis de la Ampolla de Vater lo cual puede
desarrollar crecimiento excesivo de bacterias provocando litos de bilirrubinato en el conducto común
(1, 4).
La evaluación inicial debe realizarse endoscópicamente, y en caso de sangrado, se inyecta, coagula o se
coloca un stent hemostático, en caso de no ser controlado, se debe sospechar de un divertículo sangrante
y realizar estudios invasivos como arteriografía, angiotomografía o gammagrafía con eritrocitos
radiomarcados con tecnecio para localizar sitio de sangrado, seguido de terapia endovascular, con la
colocación de espirales o espuma para coagular la región afectada (3, 4). El último recurso debe ser la exploración quirúrgica; se aborda mediante
la maniobra de kocher, si se identifica el sitio de sangrado se debe suturar de manera directa y ligar
la arteria pancreático duodenal y completar la ligadura del vaso sangrante dentro del divertículo
duodenal de manera directa. Siendo la duodenopancreatectomía cefálica como medida extrema para resolver
una hemorragia significativa, existe muy poca literatura que describa este procedimiento para el
padecimiento (1, 4). La perforación es una de las
complicaciones más temida y menos común, perforaciones traumáticas o absceso requieren exploración
quirúrgica (3, 4).
La intervención quirúrgica es el pilar para el divertículo duodenal complicado, diversos autores
proponen la exéresis del divertículo y reparación del defecto por plano, si esta falla deberá
completarse la exclusión duodenal con una reconstrucción con “ Y de Roux” llevando al conducto biliar al
final del asa yeyunal y el píloro distal hacia la misma rama. Una de las complicaciones potenciales será
la fístula pancreática (1).
Reporte de caso:
Femenino 68 años. Alergias: negadas. Crónicos degenerativos: Diabetes tipo 2, 8 años de evolución, en
adecuado control. Hipotiroidismo subclínico tratada con levotiroxina 25mcg diario, adecuado control.
Antecedentes quirúrgicos: Salpingooforectomía hace 45 años, plastia inguinal derecha hace 15 años,
plastia inguinal izquierda hace 10 años. Oncológicos: Interrogados y negados.
Diciembre 2021: Inició padecimiento con cuadro de hematemesis en una ocasión, melena durante dos días,
asociado a dolor cólico 3/10 en mesogastrio con irradiación a hipogastrio. Analgesia parcial a la
ingesta de antiinflamatorios, exacerbaba al ayuno. Negó alzas térmicas, acolia, coluria, tenesmo y
hematoquecia. Pérdida ponderal 9kg en 3 meses. Se inició protocolo por sangrado digestivo alto, se
realizaron los siguientes estudios:
Endoscopia 03/01/22: Gastropatía crónica en cuerpo, erosiva en antro. Sin sangrado activo.
Colonoscopia 05/01/22: Cicatriz ulcerada en colon descendente, enfermedad hemorroidal.
Reporte histopatológico 06/01/22: Biopsia de íleon y colon edema leve de lámina propia con inflamación
leve e inespecífica.
Enterotomografía 06/01/22: Sin alteraciones en las asas por este medio de estudio.
Capsula endoscópica 25/01/22: Gastropatía erosiva en antro, pólipo en duodeno.
Gammagrama abdominal 17/02/22: Sin evidencia molecular que sugiera tejido gástrico ectópico.
Tránsito intestinal 17/02/22: Dos divertículos gigantes en 3ª y 4ª porción de duodeno (Figura 1).
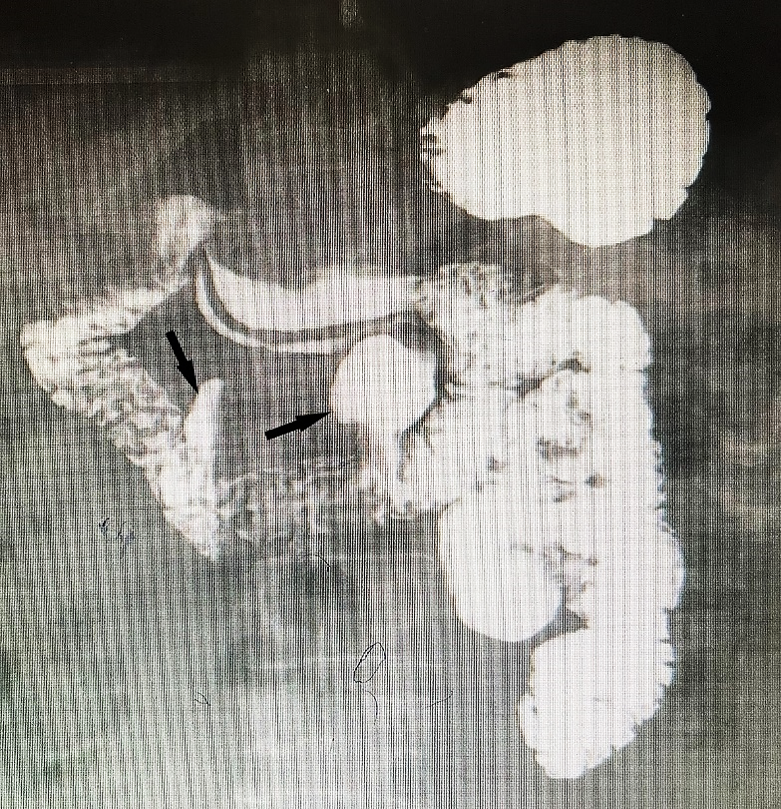
Figura 1: Tránsito intestinal evidenciando divertículos duodenales.
No se encontró sitio de sangrado en las endoscopias, la terapia endovascular no se encontraba
disponible, ni estudios de extensión para la localización exacta del sangrado como la arteriografía,
angiotomografía o gammagrafía con eritrocitos marcados con tecnecio; la paciente requirió transfusión de
3 - 5 concentrados eritrocitarios en diferentes internamientos, motivos por el cual se decide
programación quirúrgica, con alta sospecha de divertículos hemorrágicos observados en el tránsito
intestinal.
Dos meses previos a evento quirúrgico inició terapia nutricional por el servicio de apoyo nutricio
parenteral y enteral (SANPyE) con base en dieta polimérica.
El día 02/06/22 se realizó el procedimiento quirúrgico, encontrando los siguientes hallazgos: 2
divertículos en 3ª y 4ª porción duodenal (Figura 2), 12 divertículos yeyunales en borde mesentérico a
partir de 40cm del ángulo de treitz (Figura 3).
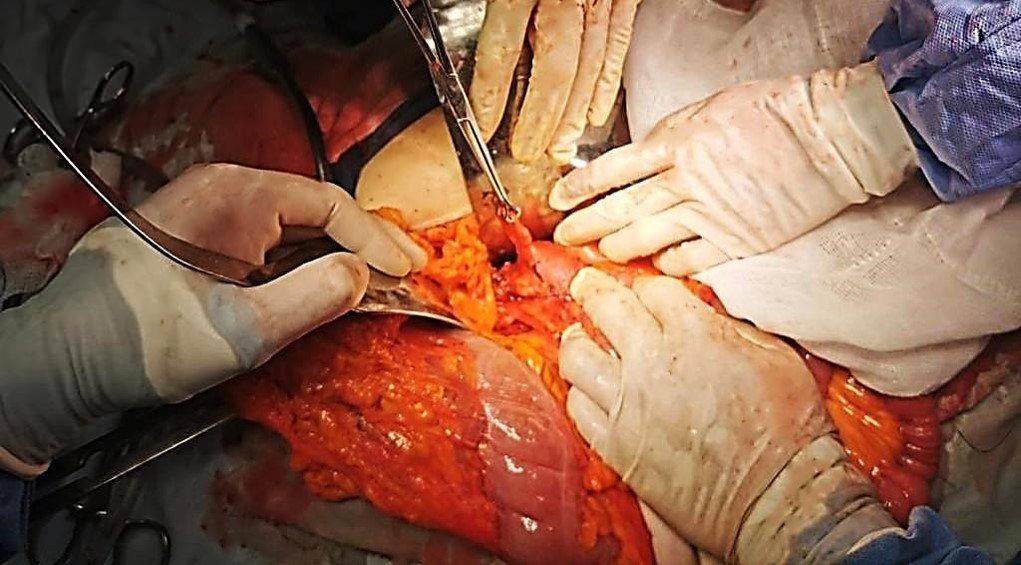
Figura 2: Divertículo duodenal.
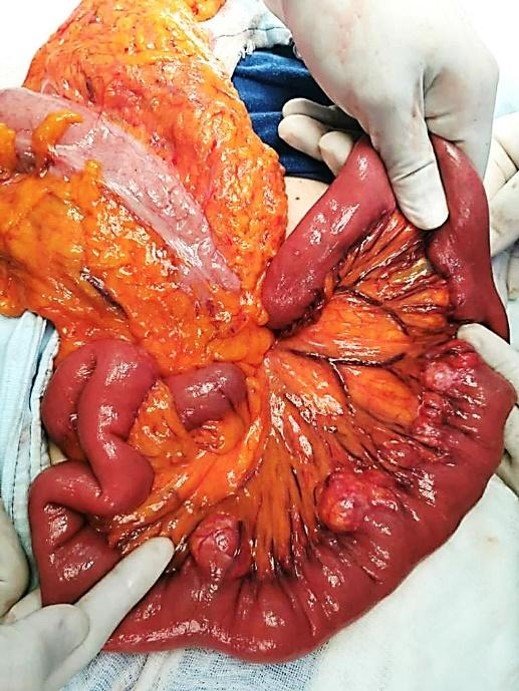
Figura 3: Múltiples divertículos yeyunales en borde mesentérico.
Se realiza resección intestinal de 60 cm a partir de 40 cm de Ángulo de Treitz, entero-entero
anastomosis latero lateral mecánica yeyunal isoperistáltica, con engrapadoras lineales 75 mm; se
realizan diverticulectomías duodenales mecánicas con engrapadoras lineales de 55 mm (Figura 4). Sangró
700cc, lo calculado como permisible; se transfundió un concentrado eritrocitario. Se colocaron dos
drenajes saratogas, uno dirigido a 3ra porción duodenal y otro hacia sitio de anastomosis. Se dio por
terminado el procedimiento sin accidentes ni incidentes.
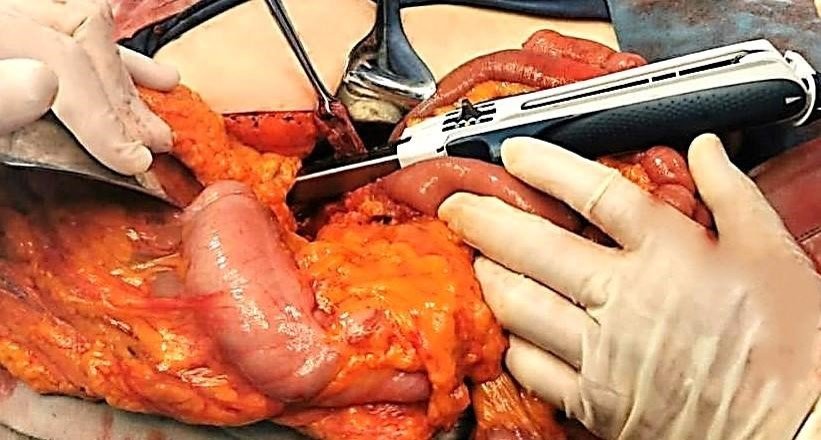
Figura 4: Diverticuloectomía mecánica.
Cursó adecuadamente el posquirúrgico inmediato y se indicó ayuno por 5 días. Se realizó serie de
imágenes de esofagogastroduodenal a los 5 días posquirúrgicos, no se observó fugas de contraste, se
inició dieta polimérica. El 10.06.22, 8vo día posquirúrgico presentó gasto intestinal por drenaje, menor
a 100 cc día. Se manejó como fistula intestinal de bajo gasto, se otorgó tratamiento conservador con
nutrición parenteral y por vía oral durante 10 días y administración de octreótide 100mcg subcutánea
cada 8 horas por 5 días. Trece días posterior a cirugía se decidió su egreso al no presentar respuesta
inflamatoria sistémica, ni elevación de marcadores inflamatorios y gasto bajo por drenajes.
Durante seguimiento por consulta externa se refirió asintomática, sin datos de sangrado digestivo,
tolerancia a vía oral, evacuaciones al corriente, fistula sin gasto. Reporte histopatológico de pieza
quirúrgica (Figura 5): Enfermedad diverticular no complicada de intestino delgado, con vasos sanguíneos
subserosos congestivos (Figura 6).
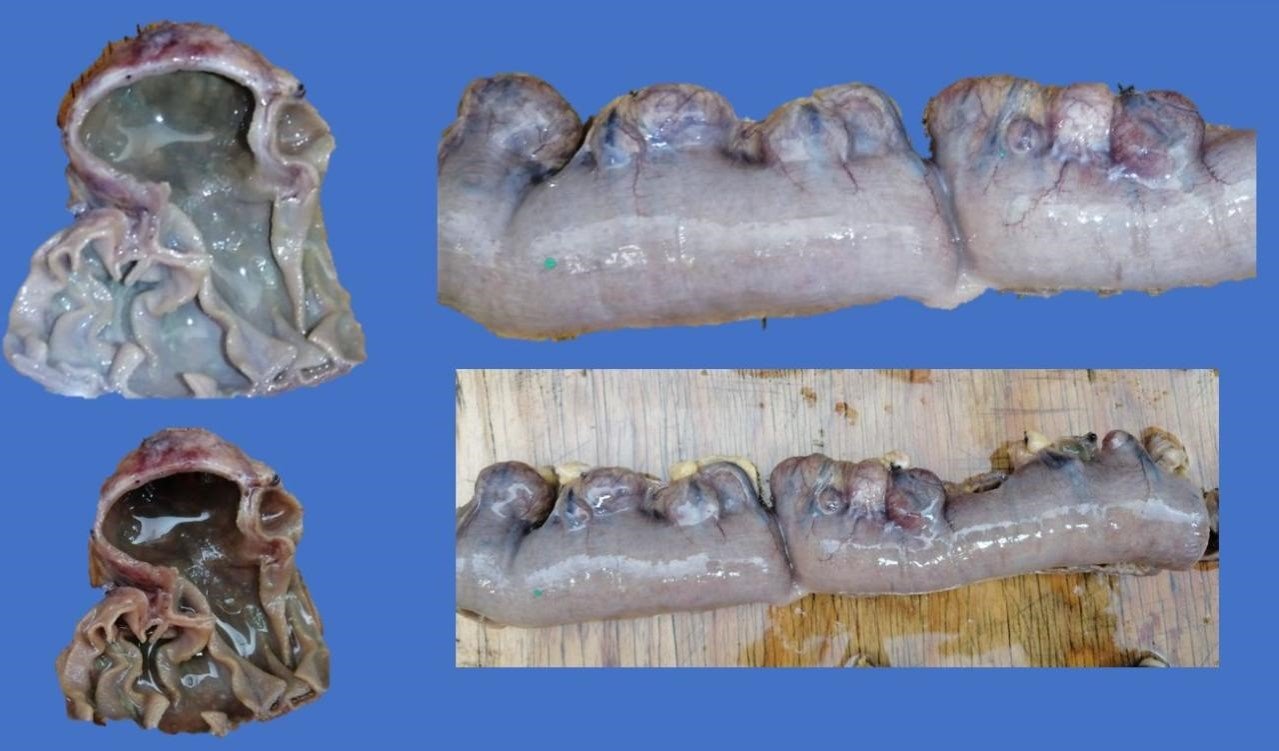
Figura 5: Divertículos yeyunales. Pieza patológica obtenida de resección quirúrgica.
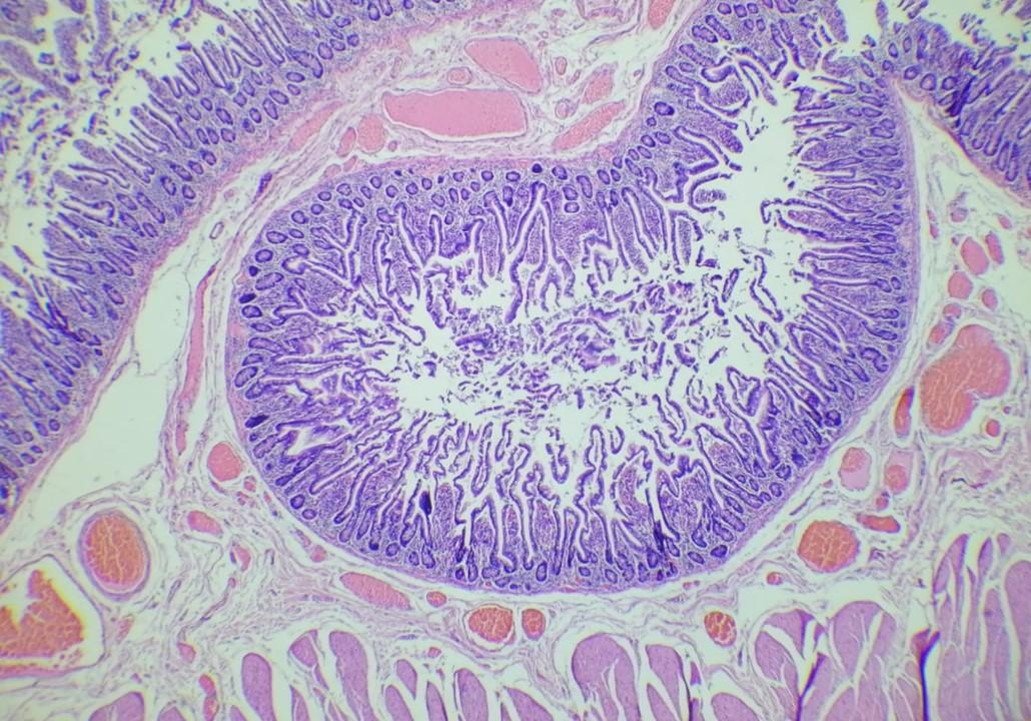
Figura 6: Vista histopatológica de divertículos intestinales.
DISCUSIÓN
Los divertículos comúnmente surgen de la segunda porción del duodeno, dentro de los 2 cm de la Ampolla
de Vater debido a la debilidad de la pared (1). En nuestro caso ubicamos los
divertículos en la 3ª y 4ª porción duodenal, sitio no común. Estos predominaban en el borde mesentérico,
sitio donde ingresan los vasos sanguíneos y se vuelven intraparietales, apoyando la teoría de su origen
sobre los sitios de debilidad de la pared intestinal.
La mayoría de los casos el paciente cursa asintomático en el 90 % puede presentar diversas
complicaciones (estasis y obstrucción biliopancreática), sangrado, diverticulitis, perforación (1), el principal síntoma reportado por nuestro paciente fueron los datos de
sangrado digestivo alto, mismo que le llevo a requerir múltiples transfusiones. Suelen diagnosticarse de
manera incidental durante autopsias o endoscopias, sin embargo, con nuestra paciente la capsula
endoscópica no nos realizó el diagnostico; los divertículos fueron evidenciados por el tránsito
intestinal, haciéndolo una buena opción diagnostica cuando la sospecha es alta y los estudios son
negativos.
Cuando existe una perforación retroperitoneal suele estar contenida y no presenta signos de irritación
peritoneal, suelen presenta dolor abdominal, náuseas, vómito, colestasis y pancreatitis (5, 6, 7). La presentación clínica del
paciente deberá guiar el método y manejo de manera individualizado. El manejo quirúrgico es desafiante,
en caso de encontrarse en la 2da porción duodenal se recomienda identificar papila de manera endoscópica
intraoperatoria insertando un catéter (8, 9). En nuestro
reporte de caso no se presentó perforación ni diverticulitis, debutó como un cuadro de sangrado
digestivo alto, durante el protocolo de estudio se evidenciaron los divertículos como probable causa de
sangrado. El paciente contaba con múltiples hospitalizaciones por anemia, reflejada en la astenia,
adinamia y melena.
El tratamiento quirúrgico tiene una tasa de morbimortalidad alta, de tal modo que debe elegirse solo en
casos indicados debido a las complicaciones posquirúrgicas. La intervención más común para resolver esta
patología es la diverticulectomía con cierre en dos planos, existen intervenciones para casos más
complejos como: exclusión pilórica, gastroduodenostomía o gastroyeyunostomía, duodenostomía y
duodenopancreatectomía cefálica (10, 11). Nosotros
decidimos realizar diverticulectomía duodenal mecánica debido al tamaño de los divertículos; la
resección intestinal se reservó para el segmento en yeyuno con múltiples divertículos pequeños,
posteriormente durante el mismo evento quirúrgico se realizó reconstrucción con anastomosis mecánica
latero lateral; considerando a esta como anastomosis de alto riesgo debido a la tensión que podría
presentar, y al alto flujo en este segmento secundario a secreciones gástricas y pancreatobiliares; sin
embargo a pesar de la prehabilitación nutricional, durante el posquirúrgico tuvimos una de las
complicaciones más esperadas, la fistula intestinal, la cual se resolvió con nutrición mixta, por vía
oral y parenteral manejada por SANPyE.
CONCLUSIÓN
En caso de falta de opciones endoscópicas o endovasculares, la intervención quirúrgica es una opción
viable. Debemos individualizar cada caso para ofrecer el mejor manejo médico o quirúrgico con la menor
tasa de morbimortalidad.
AGRADECIMIENTOS
A la Dra. María Esther Ramírez Hurtado, Médico adscrito al Servicio de Apoyo Nutricio Parenteral y
Enteral (SANPyE), por el manejo otorgado a nuestro paciente durante el pre y post quirúrgico.
Contribuciones de Autoría:
José Manuel Carlos Segura González cirujano general adscrito al servicio de cirugía
digestiva, y los residentes de cirugía general Williams Trinidad Rodríguez de 3er año,
Ariadna Rodríguez Reyes de 4to año y Daniela Vidal Santiago de 2do año en el C.M.N. Manuel
Ávila Camacho IMSS U. M. A. E. Puebla, México; hemos participado en la concepción y diseño
del reporte de caso, así como de la realización del procedimiento quirúrgico, la recolección
de imágenes, su redacción y aprobación de la versión final.
Financiamiento:
Autofinanciado
Declaración de conflictos de intereses:
Los autores declaran no tener conflicto de interés.
Recibido:
15 de Marzo del 2024
Aprobado:
29 de Mayo del 2024
Correspondencia:
Williams Trinidad Rodríguez
Dirección:
Calle 2 norte, Núm. 2004 CP. 72000 Col. Centro. Puebla, Puebla; México.
Teléfono:
(+52) 9373693696
Correo electrónico:
Williamstrinidad.med@outlook.com
Artículo publicado por la Revista de la Facultad de Medicina Humana de la Universidad Ricardo Palma. Es un articulo de acceso abierto, distribuido bajo los términos de la Licencia Creatvie Commons: Creative Commons Attribution 4.0 International, CC BY 4.0(https://creativecommons.org/licenses/by/4.0/), que permite el uso no comercial, distribucion y reproducción en cualquier medio, siempre que la obra original sea debidamente citada. Para uso comercial, por favor póngase en contacto con revista.medicina@urp.edu.pe.
