Introducción
La miocardiopatía no compactada (MNC) está considerada como una entidad separada de las otras miocardiopatías
1
. La prevalencia de la miocardiopatía no compactada en niños es de 0.14%, con una incidencia desconocida
2
por la dificultad al ser diagnosticada, ya que muchos de estos casos se diagnostican como miocardiopatías dilatadas.
A la fecha se cree que es debido a una detención en la embriogénesis normal del corazón, con detención del proceso de compactación. Actualmente la etiología de la enfermedad se encuentra limitada por la heterogeneidad genética, con un limitado entendimiento de la regulación de la trabeculación miocárdica y compactación
3
. El compromiso se puede presentar tanto en ventrículo izquierdo, así como más raramente en el ventrículo derecho o en ambos ventrículos
4
.
El primer caso fue descrito en 1932 por hallazgos en una autopsia de un recién nacido con otras alteraciones cardiacas, aunque recién se describe como no compactada en 1984
4
. MNC en edad neonatal e infantil ocurre en 2-7%, su presentación en la vida fetal probablemente sea más alta de 6% - 11% ya que muchos de ellos no llegan a nacer
5
. La ecocardiografía fetal bidimensional y el modo-M es el indicado para hacer el diagnóstico y orientar el tratamiento o determinar cómo se encuentra la maduración del miocardio al nacer
5
. El Doppler color permite detectar la perfusión intertrabecular de las cavidades ventriculares. Actualmente es posible la detección de la entidad en el feto y evaluar ambos ventrículos
6
. Se establecieron criterios diagnósticos que se deben tener en cuenta para la puntuación de las imágenes ecocardiográficas, uno de ellos es los criterios diagnósticos de Jenni et al.
7
, en la que se consideran la apariencia de las capas compactadas y no compactadas, incremento del número de trabeculaciones de la pared lateral y ápex del VI, trabeculaciones que se mueven sincrónicamente con el miocardio, perfusión de los recesos intertrabeculares y función ventricular anormal.
La patología a estudiar genera un problema diagnóstico en pacientes pediátricos, muchas veces esta enfermedad no es diagnosticada o puede ser confundida con otros tipos de patología cardíacas, generando una falsa expectativa en los padres, ya que esta patología, si es progresiva, la indicación médica es el trasplante cardiaco.
En pacientes con antecedentes familiares de MNC se recomienda realizar estudios ecocardiográficos fetales como rutina con evaluación hemodinámica cardiaca sistólica y diastólica para detectar la enfermedad en la etapa prenatal
4
5
8
.
El objetivo del estudio fue determinar el desarrollo anatómico de la MNC detectado en pacientes menores de un año, evaluada por ecocardiografía.
Con los hallazgos de esta investigación podríamos evaluar el pronóstico y tomar una mejor decisión de la conducta a seguir en estos pacientes.
Métodos
Diseño y área de estudio:Estudio de cohorte retrospectivo. La población estuvo conformada por todos los pacientes hospitalizados en el Servicio de Pediatría Especializada del Hospital Nacional Edgardo Rebagliati Martins (HNERM)- EsSalud, durante los años 2017 a 2021 con diagnóstico ecocardiográfico de MNC confirmados según criterios de Jenni
7
.
Se revisaron las historias clínicas con los diagnósticos planteados siguiendo los criterios de Jenni
7
, los datos fueron registrados en centimetros, se registraron las medidas del miocardio no compactado (NC) representado por las trabéculas y del miocardio compactado (C) calculando la relación de las dos: NC/C, siendo el punto de corte el valor diagnóstico considerado por Jenni >2, se evaluaron la fracción de eyección (FE) y la presencia de recesos, se determinó el número de las trabéculas. Se consideraron las modificaciones de los valores para interpretación.
El servicio médico donde se desarrolló el estudio aplica el método de diagnóstico de Jenni teniendo en cuenta el artículo del autor Passerini
9
donde se menciona que la sensibilidad y especificidad de la relación de miocardio no compactado versus miocardio compactado es de 86% y 99% respectivamente.
Análisis estadístico: Los datos recolectados se ingresaron a un archivo de datos del software estadístico SPSS V26. Para cada uno de los criterios de Jenni se calcularon los valores máximos y mínimos, el promedio acompañado de su desviación estándar. Posteriormente, para el seguimiento ecocardiográfico se calcularon los valores de las variables en estudio a los 6, 12, 18, 24, 30 y 36 meses (Relación miocardio no compactada/ compactada, fracción de eyección y el número de trabéculas). Finalmente, se calcularon la media aritmética y la desviación estándar para la relación miocardio no compactada/ compactada, para la fracción de eyección y para el número de trabéculas al diagnóstico, a los 6, 12, 18, 24, 30 y 36 meses.
Aspectos éticos: En los aspectos éticos de la investigación, se solicitó autorización del comité de ética de la institución Carta N° 354-GRPR-ESSALUD-2024, se respetaron los principios éticos de Helsinki..
Resultados
Se calcularon frecuencia y porcentajes para datos descriptivos y evolución de pacientes, y media y desviación estándar para las medidas ecocardiográficas obtenidas, en base a los 7 pacientes con diagnóstico de MNC.
Tabla 1. Datos descriptivos de pacientes estudiados
|
Frecuencia |
Porcentaje |
| Edad al Diagnóstico |
| Neonatal |
4 |
57.14 |
| Lactante Menor |
3 |
42.85 |
| Características |
| Insuficiencia cardiaca |
6 |
85.70% |
| Arritmias |
3 |
42.80% |
| Cardiopatías asociadas |
3 |
42.80% |
| Compromiso biventricular |
2 |
28.57% |
| Fracción de eyección disminuida |
2 |
28.57% |
| Abandono |
1 |
14.30% |
| Permanecieron en el estudio |
3 |
42.80% |
| Tasa de Mortalidad |
3 |
42.80% |
Se analizaron un total de 7 pacientes con diagnóstico ecocardiográfico de MNC confirmado según criterios de Jenni. Los pacientes fueron diagnosticados en el primer año de vida, 4 pacientes (57.14%) en la etapa neonatal y 3 pacientes (42.85%) en la edad de lactante menor, 6 (85,70%) cursaron con insuficiencia cardiaca, 3 (42.80%) con arritmias, 3 (42.80%) tuvieron cardiopatías asociadas, en 2 pacientes (28.57) el compromiso fue biventricular, la fracción de eyección estaba disminuida en 2 pacientes (28.57%), 1 paciente (14.3%) con diagnóstico de síndrome dismórfico y complicaciones neurológicas abandonó el control a los dos meses de edad. Fallecieron 3 pacientes (42.8%), el primero a los 3 días, el segundo a los 5 meses y el último al año y 11 meses.
Tabla2. Criterios de Jenni - Diagnóstico de ingreso de miocardiopatía no compactada. 2017-2021
| Criterios de Jenni y FE |
Valor Mínimo |
Valor Máximo |
Media ▁X |
Desviación SD |
| Número de trabéculas |
3 |
4 |
3.5 |
0.9 |
| Medida de trabéculas en cm. |
0.468 |
1.090 |
0.760 |
0.208 |
| Medida de miocardio compactado en cm. |
0.190 |
0.350 |
0.260 |
0.055 |
| Relación miocardio NC/C |
2.460 |
4.500 |
3.480 |
0.980 |
| Fracción de eyección (%) |
20.00 |
80.00 |
59.00 |
23.50 |
NC: miocardio no compactado, C: miocardio compactado
En la tabla 2 se describen las características del miocardio del primer ecocardiograma de los pacientes de estudio, que en un inicio fueron 7, se observa una media de número de trabéculas de 3.5, media de la medida de trabécula de 0.76 cm y del miocardio compactado de 0.26 cm con una relación media de NC/C de 3.48 y media de FE de 59% calculada en 6 pacientes.
Tabla 3. Seguimiento ecocardiográfico de pacientes con diagnóstico de Miocardiopatía no Compactada 2017-2021
|
Relación NC/C* |
Fracción de eyección (FE) |
Número de Trabéculas |
| Paciente |
Dx | 6 m | 12 m | 18 m | 24 m | 30 m | 36 m |
Dx | 6 m | 12 m | 18 m | 24 m | 30 m | 36 m |
Dx | 6 m | 12 m | 18 m | 24 m | 30 m | 36 m |
| 1 |
3.8 | 1.2 | 1.2 | 1.2 | 1.2 | 1.2 | 1.2 |
80 | 67 | 53 | 51 | 53 | 51 | 51 |
4 | 2 | 2 | 2 | 2 | 2 | 2 |
| 2 |
3.8 | 3.1 | 2.6 | 2.8 | 2.3 | 2.6 | 2.6 |
20 | 47 | 54 | 42 | 37 | 64 | 58 |
8 | 8 | 8 | 8 | 8 | 8 | 8 |
| 3 |
2.1 | 2.0 | 2.8 | 1.2 | 1.4 | 1.4 | 1.4 |
64 | 53 | 48 | 48 | 68 | 68 | 68 |
4 | 4 | 4 | 4 | 4 | 4 | 4 |
*NC miocardio no compactado, C miocardio compactado
**Dx diagnóstico inicial
En la tabla 3 se puede evidenciar los cambios anatómicos en el seguimiento de los 3 pacientes que permanecieron en el estudio, la relación NC/C solo se mantuvo alta en 1 paciente, FE mejoró en todos los pacientes, número de trabéculas solo disminuyó en 1 paciente
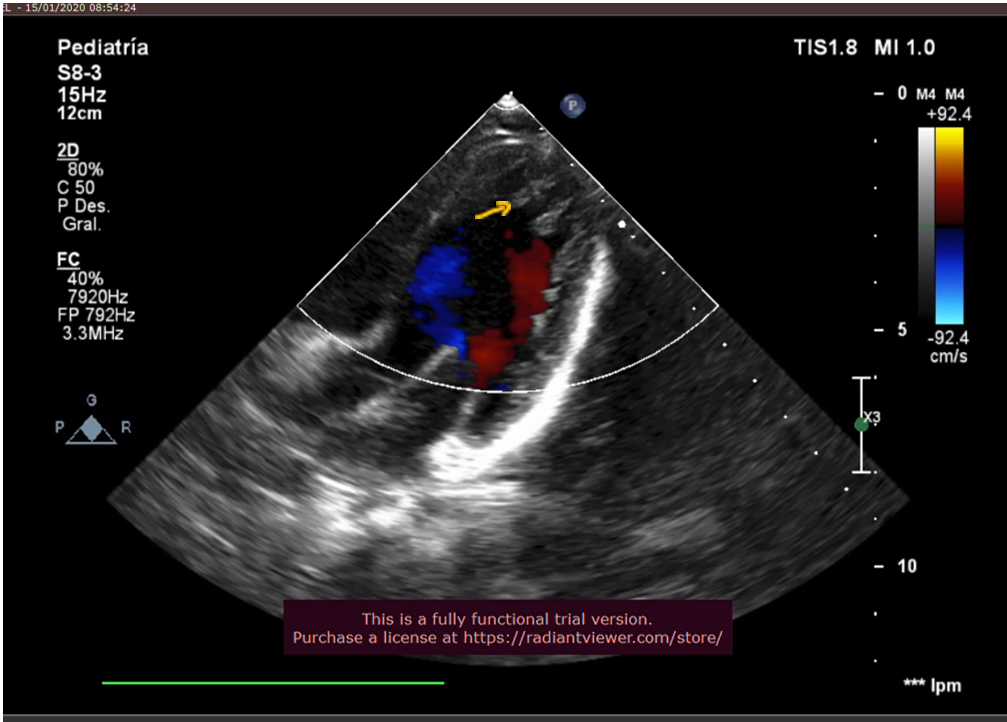
Figura 1
La flecha amarilla señala las trabéculas del miocardio no compactado
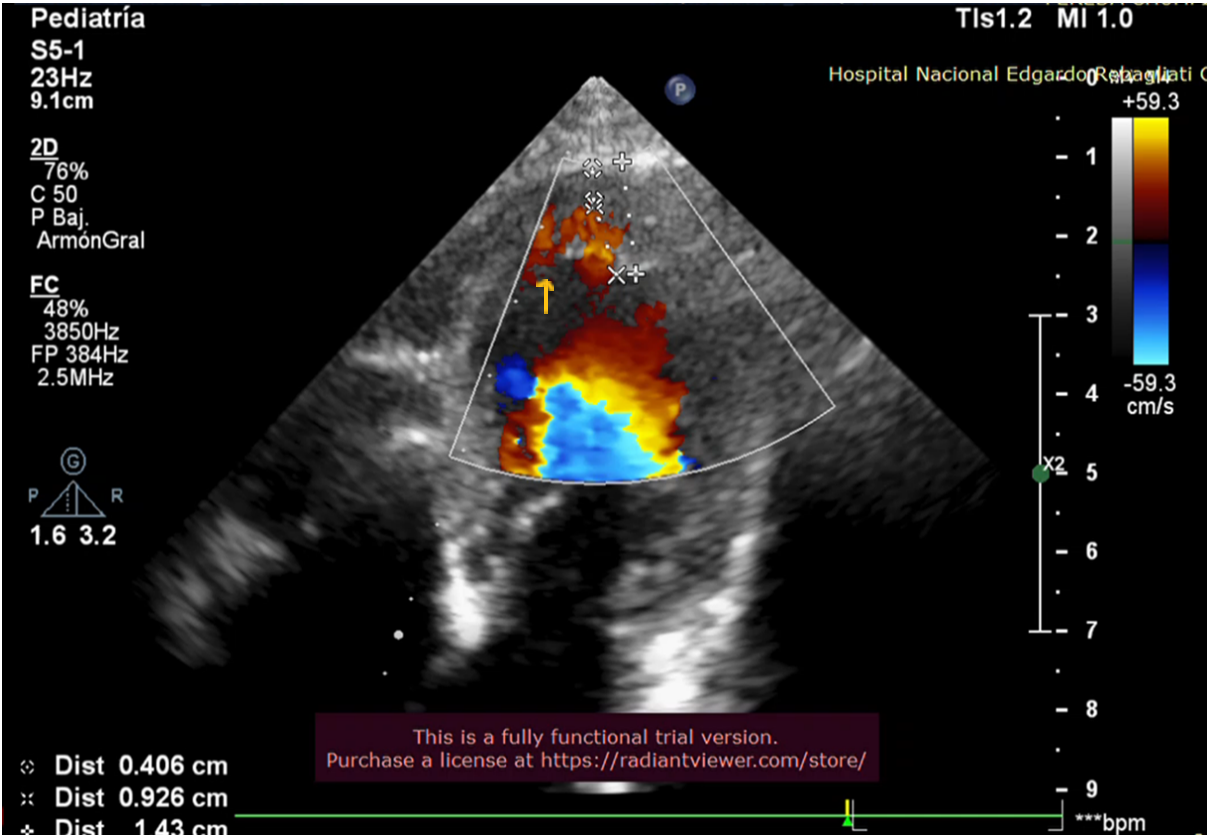
Figura 2
La flecha amarilla señala la presencia de sangre en los recesos
Discusión
La miocardiopatía no compactada es una enfermedad rara en pacientes pediátricos; su etiopatogenia es muy poco conocida. Se habla de un origen genético-familiar que altera la maduración del miocardio en la etapa fetal
8
. Se conoce muy poco sobre esta entidad en la etapa neonatal y su progresión en estos pacientes
10
.
Se realizó el estudio en 7 pacientes con diagnóstico de MNC, evidenciándose que la maduración del miocardio se completó posterior al nacimiento; solo uno de los pacientes estudiados mantuvo los criterios diagnósticos de MNC.
En el presente estudio se tuvo 2 pacientes (28.57%) con compromiso de ambos ventrículos que fallecieron, uno asociado a extrasístoles supraventriculares aisladas y cardiopatía, y el segundo asociado a alteración genética (S. Down) y cardiopatía. Según la literatura revisada en Dhar, et al.
11
, el compromiso de MNC en ambos ventrículos no es frecuente; se han descrito casos aislados.
En nuestro estudio, la FE estuvo comprometida en 2 pacientes (20% y 43%, respectivamente), quienes cursaron con signos de insuficiencia cardiaca asociado a arritmia cardiaca tipo Wolff Parkinson White (WPW); uno de ellos con alteraciones en el desarrollo neurológico, quien abandonó los controles a los 2 meses de edad.
Inicialmente, la media de la FE fue de 55%, con un descenso a los 18 meses a 47%, incrementándose luego a los 36 meses a 59%. La evolución de la fracción de eyección en los pacientes comprometidos fue mejorando, llegando a normalizarse entre los 18 a 30 meses de vida, resultados compatibles con el trabajo realizado por Menon
12
.
Con respecto al seguimiento de trabéculas, estas se mantuvieron en número, pero fueron disminuyendo en tamaño. La relación NC/C del miocardio se normalizó en dos de ellos: uno a los 6 meses de vida (este paciente no tuvo compromiso de la FE) y el segundo a los 18 meses de vida, quien presentó a la vez normalización de la FE. Solo un paciente se mantuvo con los criterios diagnósticos de MNC hasta los 36 meses de seguimiento, pero con mejoría de la FE. Maurizio Mongiovi
5
refiere que existe la posibilidad de mejoría y, a veces, normalización de la función ventricular izquierda en todas las formas de las miocardiopatías dilatadas, incluso en la no compactada.
En el estudio realizado, 3 pacientes (42.80%) fallecieron. Un fallecimiento temprano en la etapa neonatal a los 3 días de vida, siendo la causa de su fallecimiento el shock cardiogénico. Hubo dos fallecimientos tardíos: uno a los 5 meses, quien tenía asociado cardiopatía acianótica y extrasístoles supraventriculares aisladas, y el segundo fallecimiento tardío se produjo al cumplir 1 año y 11 meses de edad asociado a paciente con síndrome de Down y cardiopatía acianótica. En la literatura se describe que la asociación de cardiopatías y arritmias con la miocardiopatía no compactada son de alto riesgo y de mala evolución
13
.
Todos los pacientes de estudio recibieron un mismo esquema de medicación el cual consiste en el uso de Carvelidol en dosis pediátricas y Ácido Acetil Salicílico en dosis e antiagregante plaquetario desde que fueron diagnosticados.
Limitaciones y fortalezas
Las limitaciones que se encontraron en la presente investigación se deben a la alta mortalidad que hubo en el grupo de pacientes estudiados alcanzando un 42.80% disminuyendo el número de pacientes que quedaron para la investigación.
Conclusión
Los cambios anatómicos en pacientes diagnosticados con miocardiopatía no compactada pueden evolucionar a la maduración del miocardio y mejoría de la función ventricular.